 |
G Clin Nefrol Dial 2022; 34: 87-93 ISSN 2705-0076 | DOI: 10.33393/gcnd.2022.2503 ORIGINAL ARTICLE |
 |
Protocollo per la puntura a occhiello: dal passato una nuova tecnica
Buttonhole puncture: a new technique from the past
Introduction. The Buttonhole technique described in the 1970s, and not further explored, may represent a valid alternative for the management of arteriovenous fistula; the limitations which caused the decline of this technique were high incidence of infections compared to the rope ladder or constant site techniques.
Methods and Results. Creating a protocol to allow nursing training and uniformity of action in order to minimize the risk of infection and to benefit from the positive outcomes resulting from this technique. In Centers where BH was never performed we suggest to establish a small pilot group to experiment BH technique, first selecting patients with easily prickable fistulas, to minimize negative outcomes; when operators have reached a good level of dexterity and safety, the entire nursing team may be trained. Subsequently the pilot group will include more complex patients and gradually increase the number of patients suitable for BH; data collection and monitoring will allow continuous verification of the good progress of the project.
Conclusions. BH technique can represent the most appropriate solution especially for difficult venipuncture cases and for the implementation of self venipuncture in home dialysis.
Keywords: Arteriovenous fistula, Buttonhole, Hemodialysis, Procedure, Protocol
Received: October 3, 2022
Accepted: October 12, 2022
Published online: November 8, 2022
Giornale di Clinica Nefrologica e Dialisi - ISSN 2705-0076 - www.aboutscience.eu/gcnd
© 2022 The Authors. This article is published by AboutScience and licensed under Creative Commons Attribution-NonCommercial 4.0 International (CC BY-NC 4.0).
Commercial use is not permitted and is subject to Publisher’s permissions. Full information is available at www.aboutscience.eu
Introduzione
La tecnica a puntura a occhiello (Buttonhole, BH) (Fig. 1), ideata e applicata fin dagli anni ’70 dal Dottor Twardowsky e coniata nel 1984 con il nome di Buttonhole dal Dottor Kronung, è ancora poco utilizzata e spesso demonizzata. Nel corso del tempo questa tecnica è stata oggetto di “pareri” negativi, che le prove di evidenza hanno relegato a meri “pregiudizi”, penalizzata da un rischio maggiore di infezioni, spesso senza una valutazione approfondita delle cause, e da una scarsa propensione alla raccolta dati e alla ricerca infermieristica. Questo articolo prende in esame la letteratura più recente e propone dei suggerimenti di buona pratica che possono consentire uno sviluppo positivo della tecnica a occhiello. Questa tecnica è stata ripresa, focalizzando l’attenzione su quelle che potevano essere le cause dell’elevata incidenza di infezione e verificando che soprattutto la mancanza di adeguati protocolli di venipuntura era la determinante fondamentale associata alla scarsa uniformità d’azione del personale infermieristico; quindi ciò che permette di attuare tale tecnica apprezzandone i benefici è proprio l’attuazione della stessa con una scrupolosa osservanza dei protocolli e con il rispetto della tecnica asettica.
I dati di evidenza hanno confermato una bassa incidenza di complicazioni della fistola arterovenosa (FAV) (1), una minore problematicità della fase di incannulazione da parte del personale e una più agevole auto-incannulazione da parte del paziente con percezione di dolore minore o assente, migliore visione dell’arto in questione per assenza di cheloidi lungo il vaso e minore formazione di aneurismi (2-4).
Questa tecnica di puntura è utilizzabile solo nelle FAV native, siano esse distali o prossimali, primarie o secondarie, l’importante è che siano vasi nativi, elementi biologici.
NON vi sono ancora evidenze che ne supportino l’uso per gli innesti, materiali sintetici, per i quali la tecnica di puntura a scala di corda rimane obbligatoria (5).
L’utilizzo della tecnica a Buttonhole (BH, puntura a occhiello, sito costante) è indicato e proponibile in particolare in pazienti desiderosi di auto-pungersi e/o per l’emodialisi domiciliare (5) (Fig. 2).
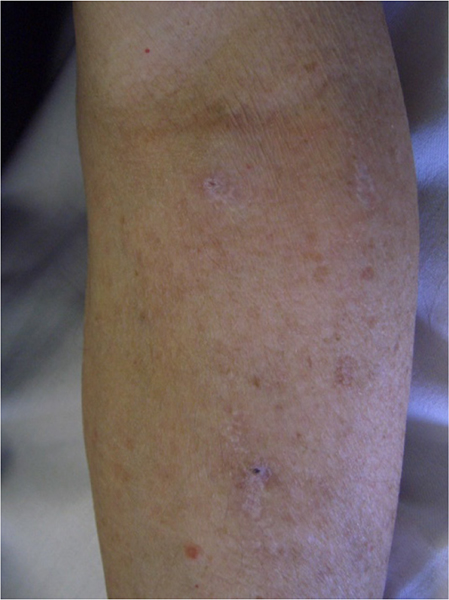
Fig. 1 - Esempio di puntura a occhiello (Buttonhole).
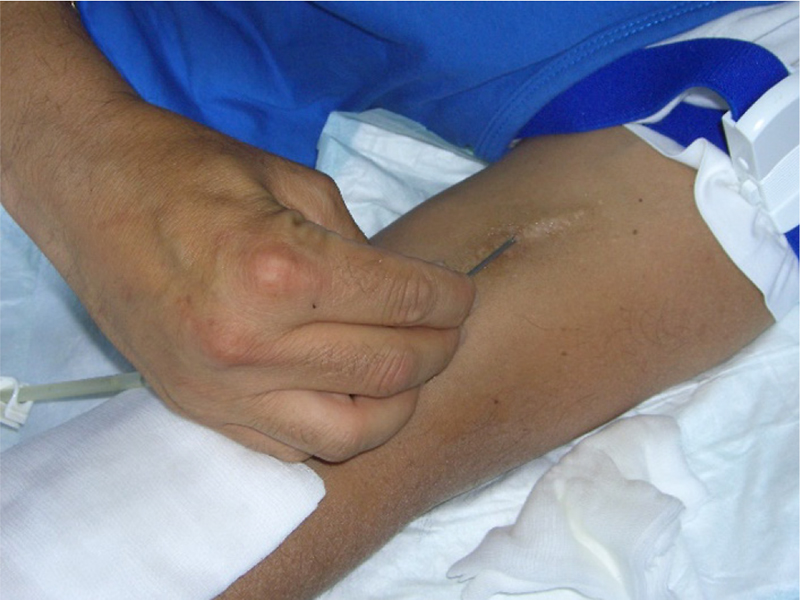
Fig. 2 - La tecnica a Buttonhole è indicata in pazienti desiderosi di auto-pungersi e/o per l’emodialisi domiciliare.
Pazienti di riferimento
Utilizzare la tecnica esclusivamente su fistole già mature, per evitare punture fallimentari ed errori di percezione dei siti idonei su vene non ancora ben sviluppate
Per applicare e affinare la tecnica di puntura a occhiello è indicato scegliere e coinvolgere all’inizio un numero limitato di pazienti collaboranti e formare un team di infermieri “esperti” e motivati a perfezionare la tecnica, perché la fase di preparazione del canale ha una “criticità” che dura quattro settimane circa (12 punzioni) (6).
Quando la metodica è strutturata e validata, ci si può concentrare su altri pazienti (7).
La sequenza consigliata per iniziare ad applicare la tecnica di puntura a occhiello è la seguente:
Procedura
1) Selezione dei siti più idonei
➢ cute elastica
➢ tratto retto del vaso
➢ aree non infiammate
➢ aree non cicatriziali o già troppo usate
➢ no siti aneurismatici, eventualmente solo alla base della dilatazione aneurismatica
➢ aree idonee all’auto-venipuntura (da identificare e condividere con il paziente) (Fig. 3)
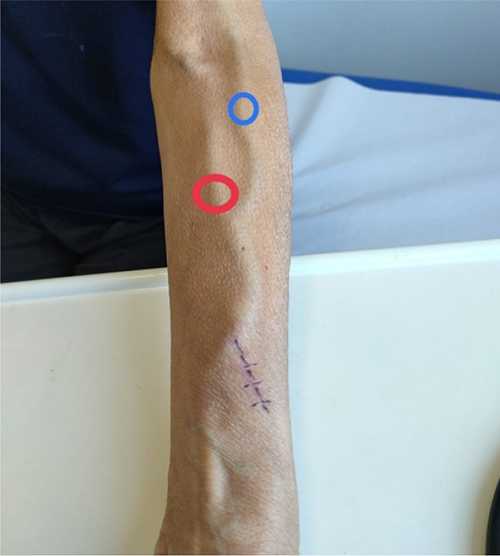
Fig. 3 - Identificazione delle aree idonee all’auto-venipuntura.
2) Norme generali
➢ rispettare le norme di asepsi in tutte le fasi della procedura
➢ raccomandare al paziente di lavare il braccio con sapone antibatterico immediatamente prima dell’accesso in sala dialisi
➢ indossare mascherina (paziente) prima di approcciarsi alla veni-puntura
➢ indossare mascherina e guanti (operatore) in fase di veni-puntura (7,8)
➢ scelta del Gauge e dell’ago più performante da utilizzare durante tutte le fasi di preparazione del tunnel e conseguentemente del BH.
3) Ammorbidimento delle croste (opzionale)
➢ se necessario, utilizzare una garza sterile imbevuta di soluzione fisiologica (da lasciare in situ durante la fase di preparazione alla seduta) (Fig. 4)
➢ asciugare con garza sterile
Fig. 4 - Ammorbidimento delle croste.
4) Antisepsi della cute
➢ disinfettare i siti di veni-puntura con prodotto a base di Clorexidina 2% in soluzione alcolica (jodopovidone 10% in soluzione acquosa se la Clorexidina non è tollerata, rispettando i tempi d’azione), utilizzando sempre delle garze sterili per la rimozione dell’antisettico in eccesso, gettandole dopo l’utilizzo (6,9)
5) Rimozione delle croste
➢ non usare l’ago della fistola, per la loro rimozione (6)
➢ eliminare la crosta con ago smussato 18 G (Blunt Fill Needle), evitando la frammentazione della stessa (Fig. 5)
➢ se vi sono difficoltà alla rimozione, in casi selezionati e in accordo con il referente del progetto BH (10), il paziente può essere educato all’applicazione di crema emolliente, immediatamente prima di afferire in dialisi e previo lavaggio del braccio a domicilio. Devono essere evitati anestetici topici (data la riconosciuta sensibilizzazione cutanea e in alcuni casi vasocostrizione e/o iperemia zonale) (2), sarebbe comunque preferibile non applicare nulla
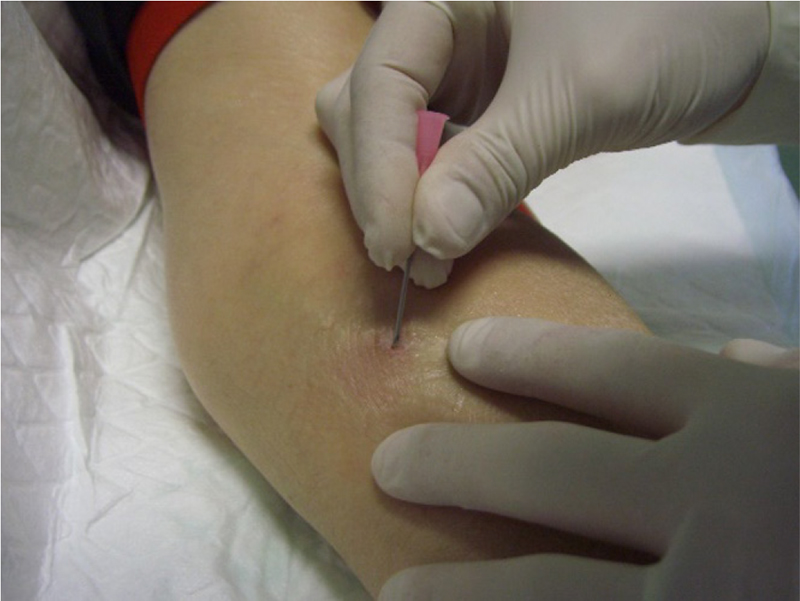
Fig. 5 - Rimozione delle croste.
➢ una volta in dialisi, il paziente deve nuovamente lavare il braccio consentendo l’allontanamento di eventuali residui di crema (Fig. 6)
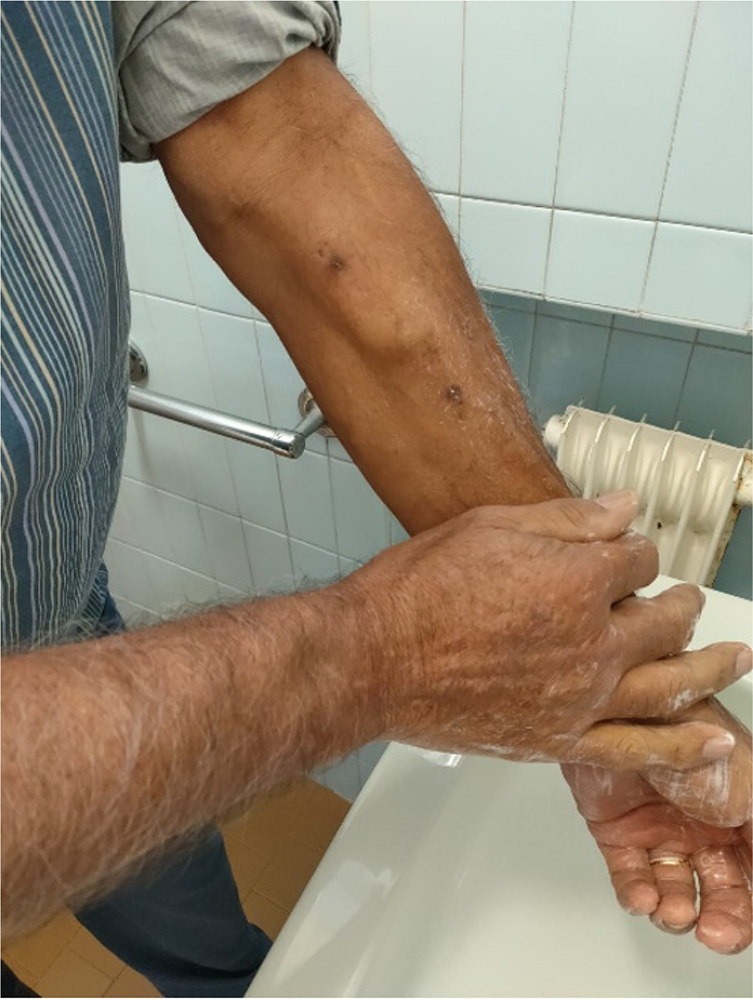
Fig. 6 - Igiene del sito post-applicazione.
6) “Ri”-antisepsi dei siti di puntura
➢ ri-disinfettare con Clorexidina 2% su base alcolica (o jodopovidone) e, se la zona appare troppo intrisa di antisettico, togliere la parte in eccesso con garza sterile
➢ prediligere l’infissione dell’ago appena rimossa la crosta, passando successivamente all’altro sito ripetendo la procedura: tale metodo permette la visione immediata del foro di entrata a volte invisibile
➢ utilizzare garza sterile in ogni fase, da gettare dopo l’utilizzo
7) Inserimento degli aghi esattamente nello stesso foro in cui vi erano le croste previa saturazione dell’ago o cannula con soluzione fisiologica (6)
8) Visionare il corretto posizionamento dell’ago attraverso aspirazione del sangue e conseguente lavaggio dell’ago e/o della cannula con soluzione fisiologica (permette la rimozione di eventuali “frustoli” trascinati durante il tragitto sottocutaneo e la coagulazione intra-ago in fase di attacco) (6)
9) Coprire l’ago con cerotto sterile e fissarlo adeguatamente alla cute (6)
10) Usare tale metodica per 12 sedute di dialisi con gli aghi taglienti normalmente in dotazione
11) I tempi potrebbero essere abbreviati con l’utilizzo di una puntina sterile in policarbonato da lasciare nella sede di incannulazione a termine seduta sino alla seduta successiva (Fig. 7), ottimo presidio su pazienti ove il foro d’ingresso è difficilmente individuabile (9,11); in alternativa potrebbe essere utilizzato l’ago cannula per dialisi da lasciare in situ per circa 4 utilizzi come descritto in letteratura (consigliabile solo su pazienti in struttura protetta) per i rischi connessi a tale pratica (12,13)
In questo arco di tempo, l’incannulazione va riservata a un solo pungitore o al massimo a 3 pungitori tra loro in sintonia per angolo di inserzione, inclinazione e penetrazione dell’ago (utile eseguire frame video inserimento aghi di conferma) (5,6). È consigliato creare un team con una figura infermieristica “esperta” di riferimento che si renda responsabile del progetto e organizzi meeting e re-training settoriali (6,10,14)
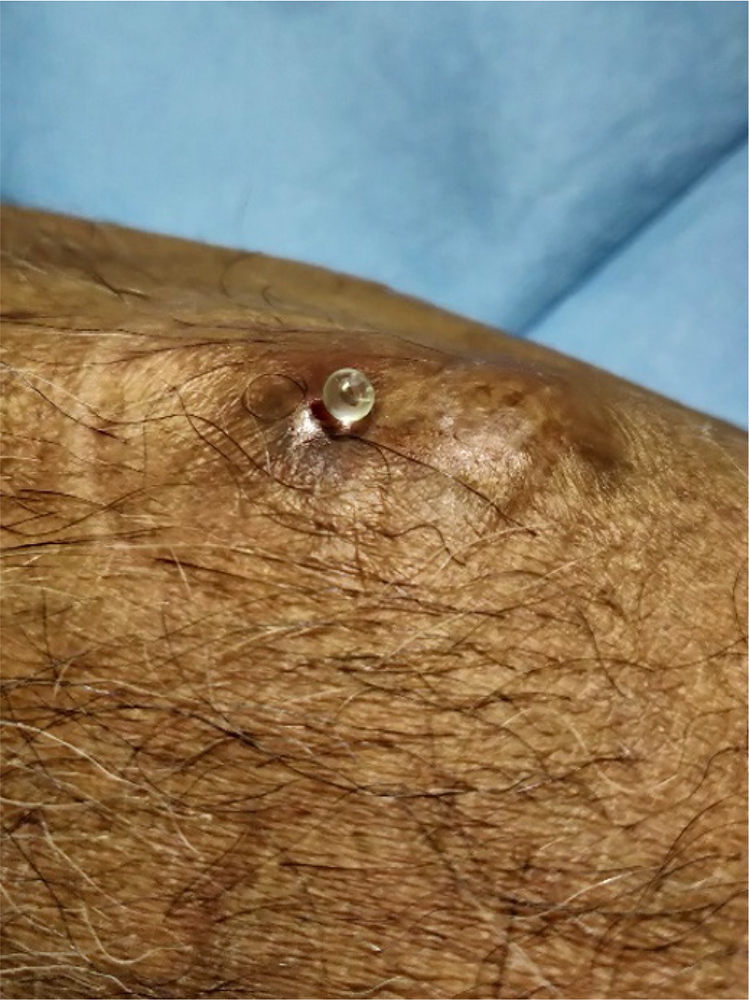
Fig. 7 - Utilizzo di una puntina sterile in policarbonato.
Nel punto in cui si inseriscono gli aghi, si forma un piccolo cono (imbuto, invito, microarea cicatriziale) dove il paziente mantiene la sensibilità ma non il dolore. Il tessuto sottocutaneo in questo microspazio è fibroso, cicatriziale, ma tutto il tessuto cutaneo e sottocutaneo intorno all’area è integro, elastico e tonico (15)
Se il paziente è idoneo all’auto-venipuntura e desideroso di eseguirla, è consigliabile scegliere con lui i siti più confacenti alla sua manualità, sostenerlo, guidarlo e insegnargli la tecnica (6,7,11)
12) Passare all’uso dell’ago non tagliente
Attenzione vi è una variante del punto 4, rimozione della crosta:
mantenendo la sterilità dell’ago non tagliente dentro la propria custodia sino all’utilizzo, eliminare i residui di croste con il “puntale” in dotazione all’ago smusso (qualora presente) (Fig. 8) oppure utilizzo di un ago smussato da 18 G (Blunt Fill Needle), prediligendo l’infissione dell’ago appena rimossa la crosta (sempre dopo antisepsi del sito), passando successivamente all’altro sito di veni-puntura con rimozione della crosta e infissione dell’ago: tale metodo permette la visione immediata del foro di entrata a volte invisibile
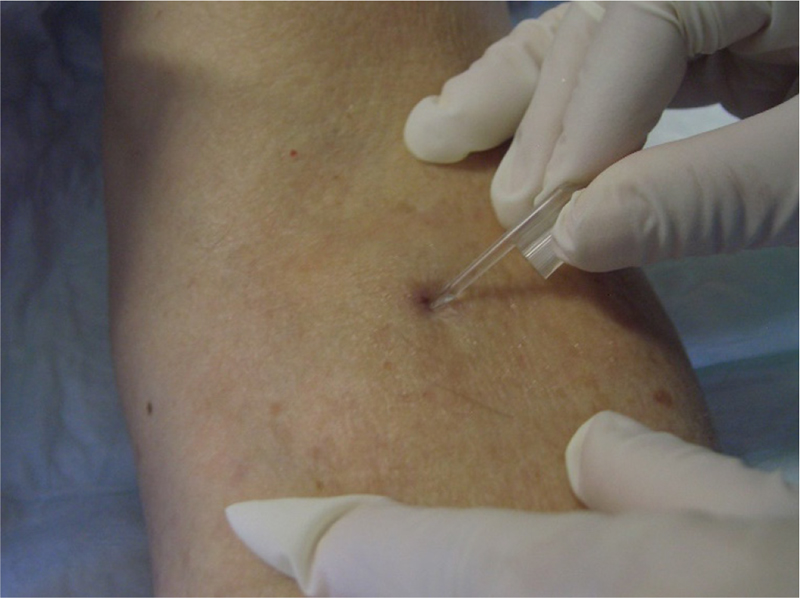
Fig. 8 - Eliminazione dei residui di croste con il “puntale” in dotazione all’ago smusso.
13) Puntore unico ancora per 3 sedute, condividendo l’incannulazione del vaso con il resto degli operatori, previa informazione e tutoraggio
Vi può essere una certa variabilità nella durata di questa fase data da:
➢ tipologia della cute e del sottocute
➢ età anagrafica
➢ comorbilità
➢ non ultimo l’acquisizione della pratica e l’esperienza degli operatori stessi
14) A fine dialisi tamponare la sede di rimozione degli aghi con due dita, un dito sul foro di inserzione ago e uno a monte del foro, evitare l’utilizzo di ausili a effetto laccio (Fig. 9)
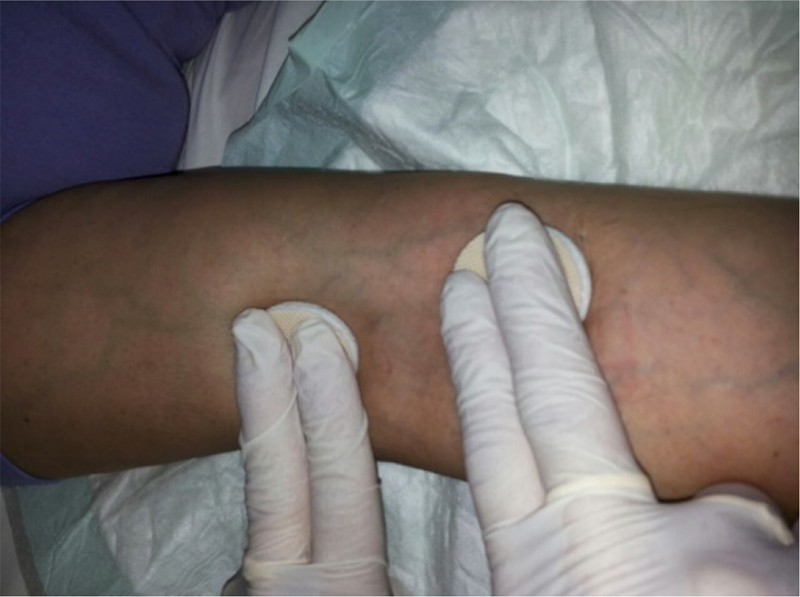
Fig. 9 - Tamponatura dei fori a fine dialisi.
Considerazioni generali
Nel caso in cui gli aghi non taglienti non fossero disponibili (per tutte le varie ragioni tecnico-amministrative) oppure la puntura diventasse fallimentare, sarebbe conveniente utilizzare l’ago tagliente in altra sede del vaso (se possibile) per permettere la “guarigione” del cono.
In alternativa utilizzare l’ago tagliente se l’operatore è quello che ha iniziato la tecnica stessa e l’accortezza in questo caso deve essere più attiva, cercando di “mirare” al meglio il sito cicatriziale e di seguire esattamente le tracce esistenti; è importante mantenere integro al massimo il cono cicatriziale da punture fallimentari o eseguite da altra mano.
Nel caso questo fosse parzialmente divelto da una manovra infelice, si potrà avere una modesta perdita di sangue peri-ago durante la dialisi.
Nel caso in cui il paziente vada in altro Centro per vacanza/lavoro/patologia si potrà consigliare di:
➢ seguire la metodica (soprattutto nel caso di auto-venipuntura)
➢ farsi pungere con la tecnica a scala di corda, evitando punture troppo contigue al BH.
➢ informarsi se la tecnica è in uso nel Centro ospitante, nello specifico chiedere al personale di riferimento l’approvvigionamento degli aghi non taglienti per il tempo necessario
➢ se il personale ospitante non conosce la tecnica, sarà cura del referente infermieristico del “progetto BH” chiedere un riferimento e coinvolgere almeno un operatore, dando indicazioni e “istruzioni”, inviando il protocollo in uso e rinnovando la disponibilità di consultazione.
La puntura a occhiello potrà essere ripresa anche dopo un periodo di fermo.
A seconda del tempo di “fermo” e delle caratteristiche epiteliali del paziente, potrebbe essere necessario un breve periodo di puntura con aghi taglienti (possibilmente con puntore primario), prima di usare nuovamente quelli non taglienti (variabilità somigliante al comportamento dei buchi per gli orecchini ai lobi delle orecchie). A volte invece potrebbe non esserci alcun problema.
Al fine di scongiurare e prevenire episodi infettivi è indicato:
➢ avvalersi di un presidio con “medicazione avanzata”: tampone a rilascio ioni argento (16-18) o tampone in DACC (19,20) come chiusura finale, a scopo principalmente preventivo di arrossamenti e contaminazioni batteriche oltre che di riduzione nella formazione della crosta; avvisare il paziente di mantenere il cerotto in sede per circa 24 ore per permettere al prodotto di agire.
Per gli utenti con attività lavorativa a rischio è consigliato mantenere la protezione dei siti per circa 36 ore
➢ se l’antisepsi dei siti è stata effettuata con lo jodopovidone, rimuoverne i residui con soluzione fisiologica, prima dell’applicazione della “medicazione avanzata” (vedi incompatibilità tra prodotti)
➢ le Linee Guida indicano di attuare l’eventuale eradicazione di Staphylococcus Aureus (screening nasale) e l’utilizzo di mupirocina 2% o di un altro tipo di antibatterico in loco post rimozione dell’ago (6,21)
L’ago non tagliente va inserito nel canalino cicatriziale, previa saturazione della cannula con soluzione fisiologica, sia venoso che arterioso (a volte si possono trovare dei frustoli di coagulo nel canale che inficiano e vanificano la puntura stessa) reggendolo per le alette ed esercitando una leggera pressione. A questo punto, se si incontra resistenza, spostare la presa dalle alette e reggere l’ago per il tubicino (touch cannulation) (Fig. 10) e far ruotare tra le dita il tubo in modo da far oscillare gentilmente la punta dell’ago (6,14). Tale strategia permette una maggiore sensibilità e una certa autonomia dell’ago che “va a cercare” il punto di minore resistenza sulla parete venosa. L’ago va a posizionarsi, millimetricamente nel microspazio cicatriziale del sottocute, spostando le fibre di tessuto cicatriziale non cheratinizzato scoperto sotto la crosta rimossa, senza tagliare le fibre sottocutanee, cercando il punto della parete vasale più fragile che non oppone particolare resistenza alla penetrazione di un oggetto appuntito, anche se non tagliente.
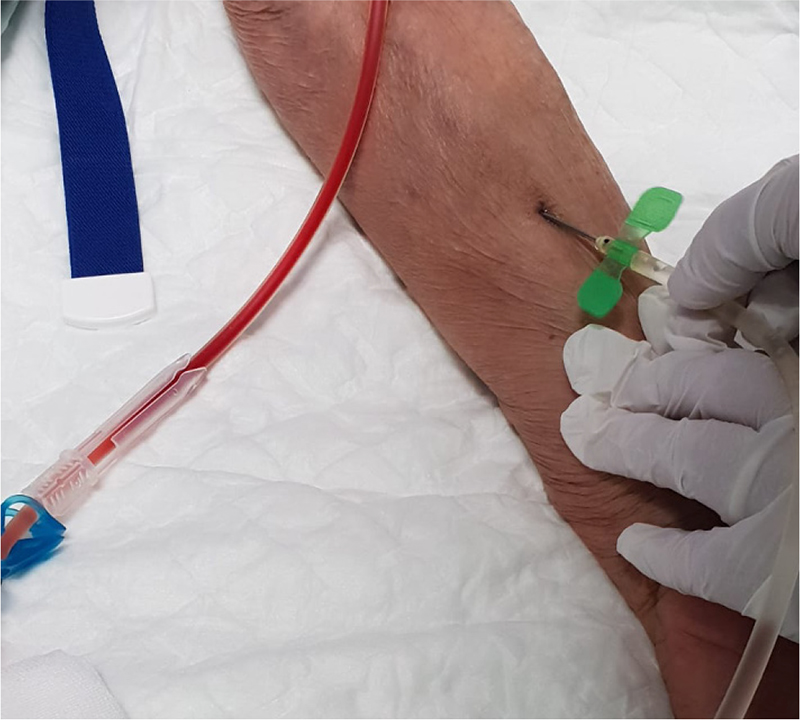
Fig. 10 - Inserimento dell’ago non tagliente.
Quando il microspazio cicatriziale si è strutturato, la criticità della tecnica diventa minima. L’attenzione va posta nella corretta antisepsi, nella rimozione delle croste, nel mantenimento dell’incannulazione personalizzata (quei siti) e nell’uso minimo dell’ago tagliente se si riscontrano difficoltà all’inserimento dell’ago smusso.
È consigliabile creare una documentazione dell’accesso vascolare, possibile foto digitale del braccio, mappatura, indicazione dei siti scelti, usati o abbandonati, report di eventuali problematicità e risoluzione, segnalando l’identificativo dell’operatore che ha creato l’occhiello per informazioni e/o la ripresa del BH (5,6).
I controlli della funzionalità, del flusso e del ricircolo andrebbero effettuati prima di considerare e applicare la tecnica a BH (la tecnica non è risolutiva per stenosi e/o bassa portata della FAV); il prosieguo delle rilevazioni non sarà diverso da quello che è stato utilizzato normalmente per le FAV. Anzi, quando esistono dei protocolli già avviati è interessante continuarli anche con la tecnica a occhiello: questo fornirà dati confrontabili e ripetibili.
Complicanze
In letteratura vi sono pareri discordanti circa i benefici/vantaggi nell’utilizzo della tecnica a BH contro una rilevazione elevata di incidenza di infezioni; è necessario comprendere i potenziali rischi legati a tale tecnica e implementare strategie per ridurre l’incidenza di questi ultimi.
Le complicanze rilevate sono state esaminate e discusse in letteratura senza arrivare ad una conclusione univoca anche se stenosi, aneurismi (Fig. 11), infiltrazione, stillicidio, croste importanti e dolore all’inserzione degli aghi sono stati rilevati maggiormente con l’utilizzo dell’ago tagliente vs l’utilizzo dell’ago smusso (1,22).
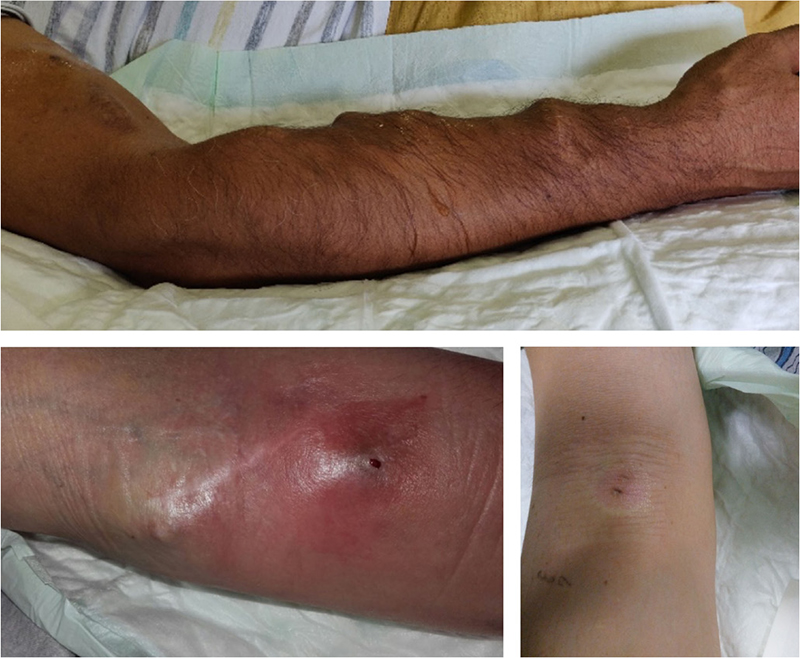
Fig. 11 - Possibili complicanze della tecnica a Buttonhole.
Per contro, alcuni Autori rimarcano maggiori problemi di infezione (23); l’integrità della pelle viene interrotta con la rimozione della crosta e dei batteri presenti sulla cute; in particolare Staphylococcus Aureus e Staphylococcus Epidermidis possono colonizzare il tunnel dell’occhiello (24,25).
La tecnica deve essere eseguita con punti cardini ben definiti, protocolli di asepsi rigorosi, scrupolosità e re-training regolare da parte del personale addetto alla veni-puntura senza dimenticare la continua educazione sanitaria e la collaborazione attiva del paziente (21,22).
Se un sito BH risultasse dubbio, non integro, arrossato, turgido e con presenza di pus, sospendere immediatamente la tecnica scegliendo un altro punto di inserzione di almeno 2 cm a monte del vaso o un collaterale, avvisando celermente il Medico per eventuali terapie mirate. Buona prassi sarebbe effettuare un tampone colturale di verifica per escludere altre concause (vedi crema emolliente o abrasione localizzata). Talvolta “l’infezione” del sito non si manifesta con segni evidenti ma con un’eccessiva scioltezza nell’introduzione dell’ago (24,25) (Fig. 11).
Conclusioni
Il Buttonhole è una tecnica estremamente impegnativa e richiede un’aderenza costante e rigorosa al protocollo operativo e igienico/asettico. Una rigorosa disinfezione non solo prima ma anche dopo la rimozione della crosta è fondamentale e questi passaggi critici non dovrebbero essere eseguiti frettolosamente. L’infermiere referente degli accessi vascolari (RAV) ha un ruolo essenziale non solo nell’insegnamento della tecnica e nella stesura dei protocolli, ma anche nella supervisione regolare della tecnica da parte degli infermieri o dei pazienti che si auto-incannulano (5,8,21).
Disclosures
Conflict of interest: The Authors declare no conflict of interest.
Financial support: This research received no specific grant from any funding agency in the public, commercial, or not-for-profit sectors.
Authors contribution: All Authors contributed equally to this manuscript.
Bibliografia
- 1. Staaf K, Uhlin F. Cannulation with sharp or blunt needles for haemodialysis: the importance of cannulation technique for the patient’s lifeline. J Vasc Access. 2019;20(2):161-168. CrossRef PubMed
- 2. Vachharajani TJ, Wong L, Niyyar VD, Abreo KD, Mokrzycki MH. Buttonhole Cannulation of Arteriovenous Fistulas in the United States. Kidney360. 2020 Mar 6;1(4):306-313. CrossRef PubMed
- 3. Pegoraro M. La puntura ad occhiello della FAV arterovenosa. Storia e dati di evidenza nell’applicazione della tecnica. Giornale di Tecniche Nefrologiche e Dialisi. 2008; 20:1-6. CrossRef
- 4. Hashmi A, Cheema MQ, Moss AH. Hemodialysis patients’ experience with and attitudes toward the buttonhole technique for arteriovenous fistula cannulation. Clin Nephrol. 2010 Nov;74(5):346-50. CrossRef PubMed
- 5. Lok CE, Huber TS, Lee T, et al; National Kidney Foundation. KDOQI Clinical Practice Guideline for Vascular Access: 2019 Update. Am J Kidney Dis. 2020;75(4)(suppl 2):S1-S164. CrossRef PubMed
- 6. BRS Vascular Access Special Interest Group. Clinical practice recommendations for needling of arteriovenous fistulae and grafts for haemodialysis. Review 2021. Online
- 7. BCRenal. Buttonhole cannulation of AV Fistulas for self-cannulation. Recommandation update 2017. Online
- 8. Labriola L, Jadoul M: Moderator’s View: buttonhole cannulation of arteriovenous fistulae: great caution is warranted. Nephrology Dialysis Transplantation, 2016; 31:530533. CrossRef
- 9. King J. Buttonhole Tunnel Tract Creation with the BioHole® Buttonhole Device. Contrib Nephrol. 2015;186:21-32. CrossRef PubMed
- 10. Schmidly J, Widmer MK; Basile C et al. Editor’s Choice e Vascular Access: 2018 Clinical Practice Guidelines of the European Society for Vascular Surgery (ESVS)- Raccomandazione 51. CrossRef
- 11. Marticorena RM, Hunter J, Macleod S, et al. Use of the BioHole™ device for the creation of tunnel tracks for buttonhole cannulation of fistula for hemodialysis. Hemodial Int. 2011;15(2):243-249. CrossRef PubMed
- 12. Marticorena RM, Hunter J, Cook R, et al. A simple method to create buttonhole cannulation tracks in a busy hemodialysis unit. Hemodial Int. 2009;13(3):316-321. CrossRef PubMed
- 13. Donnelly SM, Marticorena RM, Hunter J, Goldstein MB. Supercath Safety Clampcath buttonhole creation: complication of catheter breakage. Hemodial Int. 2013;17(3):450-454. CrossRef PubMed
- 14. Pegoraro M. Puntura ad occhiello: risposte alle domande più frequenti. Giornale di Tecniche Nefrologiche & Dialitiche. 2014;26:368-373. CrossRef
- 15. Flynn A, Linton A. Buttonhole cannulation principles. Renal Society of Australasia Journal. 2011; 7:90-93. Online
- 16. Xu Z, Zhang C, Wang X, Liu D. Release Strategies of Silver Ions from Materials for Bacterial Killing. ACS Appl Bio Mater. 2021 May 17;4(5):3985-3999. CrossRef PubMed
- 17. Medici S, Peana M, Nurchi VM, Zoroddu MA. Medical Uses of Silver: History, Myths, and Scientific Evidence. J Med Chem. 2019 Jul 11;62(13):5923-5943. CrossRef PubMed
- 18. Kędziora A, Speruda M, Krzyżewska E, Rybka J, Łukowiak A, Bugla-Płoskońska G. Similarities and Differences between Silver Ions and Silver in Nanoforms as Antibacterial Agents. Int J Mol Sci. 2018;19(2):444. CrossRef PubMed
- 19. Totty JP, Bua N, Smith GE, et al. Dialkylcarbamoyl chloride (DACC)-coated dressings in the management and prevention of wound infection: a systematic review. J Wound Care. 2017;26(3):107-114. CrossRef PubMed
- 20. Rippon MG, Rogers AA, Ousey K. Antimicrobial stewardship strategies in wound care: evidence to support the use of dialkylcarbamoyl chloride (DACC)- coated wound dressings. J Wound Care. 2021;30(4):284-296. CrossRef PubMed
- 21. Mokrzychi MH. Buttonhole Cannulation of Arteriovenous Fistulas: A Prickly Problem. 2020;12:14-15. Online
- 22. Staaf K, Fernström A, Uhlin F. Cannulation technique and complications in arteriovenous fistulas: a Swedish Renal Registry-based cohort study. BMC Nephrol. 2021;22(1):256. CrossRef PubMed
- 23. Lyman M, Nguyen DB, Shugart A, Gruhler H, Lines C, Patel PR. Risk of vascular access infection associated with buttonhole cannulation of fistulas: data from the National Healthcare Safety Network. Am J Kidney Dis. 2020;76(1):82-89. Online CrossRef PubMed
- 24. Toma S, Shinzato T, Hayakawa K: Access-Related Infections Involving the Buttonhole Technique. Blood Purif 2016;41:306-312. CrossRef
- 25. Christensen LD, Skadborg MB, Mortensen AH, et al. Bacteriology of the buttonhole cannulation tract in hemodialysis patients: a prospective cohort study. Am J Kidney Dis. 2018;72(2):234-242. CrossRef PubMed