 |
AboutOpen | 2019; 5(1): 62–69
ORIGINAL RESEARCH ARTICLE |
 |
Lean Management: innovazioni organizzative nei Day Hospital ematologici
Lean management: organizational innovations in hematological Day Hospitals
Background: Lean thinking is a management method that, despite its industrial origins, has spread in the health-care environment too.
Objective: To describe the path followed and the results reached implementing lean thinking in four case studies.
Methods: Such case studies were conducted in as many hematological day hospitals (DHs) located in Central Italy. At the beginning of each study, the DH internal processes, activity volumes, and patient flows were analyzed and satisfaction questionnaires were administered to both operators and patients. Based on the returned questionnaires, deficiencies were focused on; for each deficiency, data were collected and objectives defined. Following such definitions, the analysis of inefficiency causes was performed and countermeasures were identified. In the final meeting, the results were assessed and monitoring/maintenance methods were defined. All these steps were supported by lean thinking instruments for analysis and solution.
Results: Activity organization and patient satisfaction improved everywhere. Time losses and workload imbalances were minimized in two DHs, particularly through higher standardization in the management of clinicaladministrative documents. In another DH, the output capacity of the hospital pharmacy and the workflows in the DH were aligned with respect to the course of the day, thus reducing delays in the delivery of therapies. Appointment planning was improved in the fourth DH, standardizing time slots (15 minutes) necessary for each therapy, thus optimizing the number of stations (beds and chairs) used.
Conclusions: Poor management of health-care facilities can affect the efficiency, security, and quality of services provided. Lean thinking is a valid method to address such problems.
Keywords: Hematological day hospitals, Italian NHS, Lean management, Lean thinking
Submitted: May 16, 2019
Accepted: May 29, 2019
Published online: June 27, 2019
© 2019 The Authors. This article is published by AboutScience and licensed under Creative Commons Attribution-NonCommercial 4.0 International (CC BY-NC 4.0). Any commercial use is not permitted and is subject to Publisher’s permissions. Full information is available at www.aboutscience.eu
Introduzione
Negli ultimi anni le organizzazioni sanitarie sono state caratterizzate da una continua esigenza di promuovere strategie innovative per coniugare l’offerta di servizi con una domanda in costante crescita, assicurando elevati standard clinico-assistenziali e garantendone, contemporaneamente, la sostenibilità economico-finanziaria. La Carta di Lubiana e le raccomandazioni dell’Organizzazione Mondiale della Sanità sono sicuramente tra i documenti ispiratori di tale innovazione. Essi, infatti, promuovono un approccio al miglioramento continuo dei processi produttivi sanitari attraverso una qualificazione delle strutture e una responsabilizzazione del personale che vi opera.
All’interno di questo scenario le strutture sanitarie devono facilitare il percorso clinico-assistenziale dei pazienti, fornendo un servizio rapido, sicuro e di assoluta qualità. In particolare, secondo quanto sostenuto da Bergman e Klefsjö (1), le strutture sanitarie dovrebbero avviare percorsi di riprogettazione dei processi produttivi per: 1) migliorare l’esperienza complessiva del paziente (qualità percepita), 2) aumentare la produttività (numero di casi trattati con successo) e 3) ridurre le inefficienze di processo (duplicazione di fasi o attività non necessarie). La complessità del contesto, e in generale delle strutture sanitarie, è tale da rendere necessaria l’introduzione di strumenti e metodologie in grado di analizzare e migliorare i processi produttivi e di ottimizzare, secondo logiche di continuous improvement, la gestione dei flussi dei pazienti lungo tutto il loro percorso di cura (2).
Nonostante le origini industriali, negli ultimi quindici anni si è diffusa, anche in ambito sanitario, l’applicazione della metodologia Lean Thinking quale sistema di quality of care improvement e strumento di miglioramento dell’efficienza produttiva. Il Lean Thinking si configura come una metodologia di gestione volta alla creazione di valore per il paziente e alla sistematica riduzione delle inefficienze (sprechi) (3, 4). Mazzocato et al. descrivono il Lean Thinking come un approccio funzionale all’aumento dell’affidabilità e della stabilità dei processi (5). Diverse esperienze hanno riportato risultati di successo nel settore sanitario sia pubblico che privato (6-8). L’Institute of Healthcare Improvement afferma che il Lean Thinking ha determinato importanti miglioramenti sia nell’efficienza e nell’utilizzo delle risorse sia nella qualità percepita dai pazienti (7).
In ematologia e in oncologia l’innovazione farmacologica e lo sviluppo di nuove strategie terapeutiche hanno modificato in modo significativo la storia clinica e la prognosi di molte malattie, contribuendo a migliorare l’aspettativa e la qualità di vita dei pazienti con importanti implicazioni non solo mediche, ma anche sociali ed economiche. Questo effetto positivo determina un’importante sfida organizzativa per il sistema sanitario che, dovendo al contempo far fronte a una contrazione delle risorse disponibili e garantire parità di accesso alle cure per i pazienti, ha necessità di acquisire soluzioni gestionali in grado di snellire i processi di cura e migliorare la soddisfazione dei pazienti e del personale sanitario.
Obiettivo
Partendo da questi presupposti, il presente lavoro descrive i risultati, ottenuti attraverso l’implementazione di logiche di Lean Thinking, di quattro casi di studio condotti in altrettanti Day Hospital (DH) ematologici di ospedali pubblici situati nel Centro Italia. Nello specifico è stato analizzato l’impatto derivante dall’introduzione di nuove soluzioni organizzative e gestionali volte alla riduzione delle inefficienze e allo snellimento dei processi inerenti il percorso di cura del paziente ematologico.
Metodi
Lean Thinking
Il Lean Thinking pone le sue radici nella standardizzazione. Lavorare sulla base di operazioni standardizzate (quando possibile, come lo è in gran parte dell’attività sanitaria) è un requisito fondamentale per realizzare ogni miglioramento; la mancanza di standard produce una variazione continua del modo di lavorare e di conseguenza scarsa qualità (3).
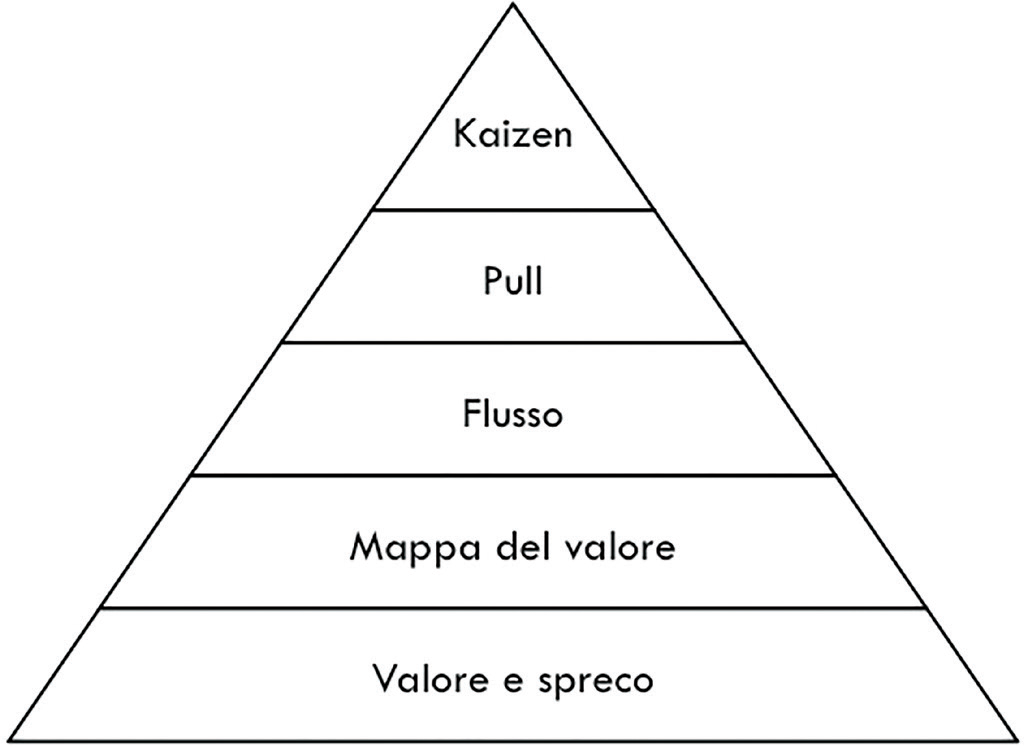
Il Lean Thinking si configura quindi come una metodologia di gestione finalizzata ad aumentare il valore per il paziente delle prestazioni erogate e a ridurre, conseguentemente, le inefficienze (sprechi). Alla base della filosofia ci sono cinque principi (Fig. 1) (7).
1. Definire ciò che è il valore per il paziente. La creazione di valore è l’obiettivo fondamentale di ogni processo aziendale. Nel caso delle aziende sanitarie, per valore si intende tutto ciò che viene prodotto da quelle azioni che, in un determinato processo, sono ritenute utili a soddisfare i bisogni del paziente al fine di ristabilire il proprio stato di salute. Lo spreco invece è un utilizzo di risorse che non genera valore per il paziente. Vengono identificate sette categorie di sprechi: sovrapproduzione, attese, trasporti, processo, scorte, movimenti, difetti.
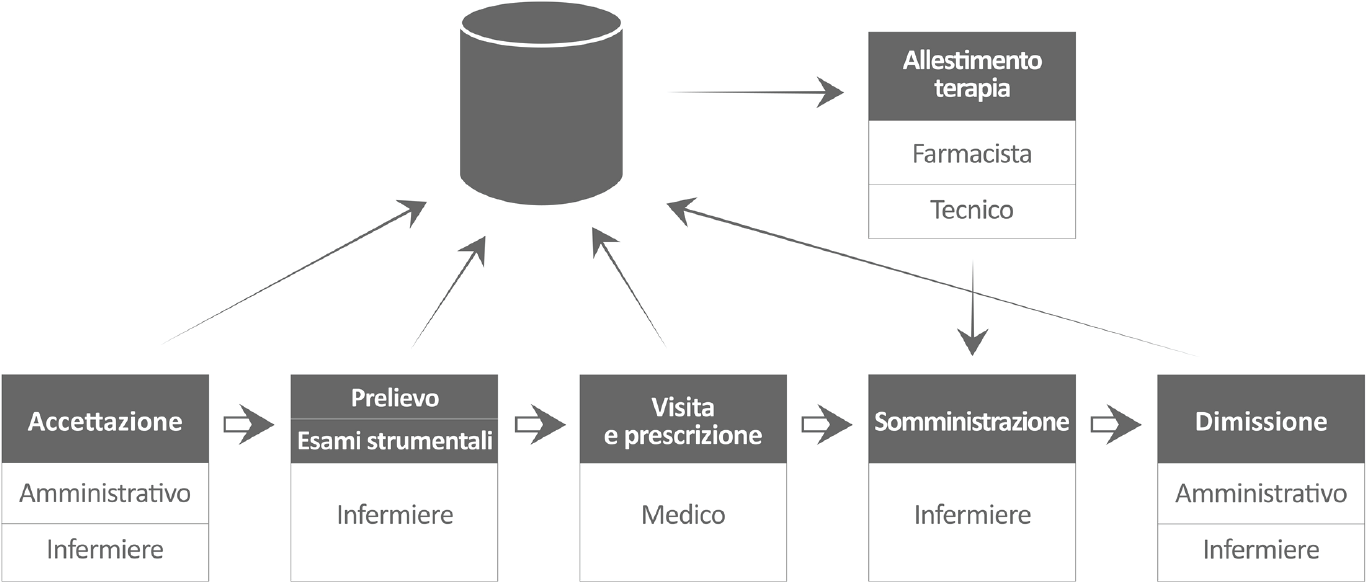
2. Identificare la Mappa del Valore. Descrivere il percorso del paziente come sequenza di attività che lo vedono coinvolto. La rappresentazione grafica di queste attività è definita Mappa del Valore (o Value Stream Map, VSM) (Fig. 2). Tale mappa viene solitamente utilizzata per rappresentare la situazione corrente oppure per simulare la situazione futura in seguito alle modifiche proposte.
3. Creare un flusso continuo. Il flusso è definito come una serie di attività che vengono svolte in successione senza che, idealmente, ci possano essere delle interruzioni. L’obiettivo del Lean Thinking è quello di rendere questo flusso più continuo possibile, cioè far sì che il paziente compia il suo percorso senza che si creino ritardi o attese.
4. Implementare la logica Pull. Produrre ciò che serve al momento in cui serve, ovvero solo ciò che è in linea con la domanda.
5. Puntare alla Perfezione. La perfezione è il punto d’arrivo del Lean Thinking. Il miglioramento continuo sta a indicare una strategia di gestione che prevede un cambiamento moderato, ma costante.
Il progetto
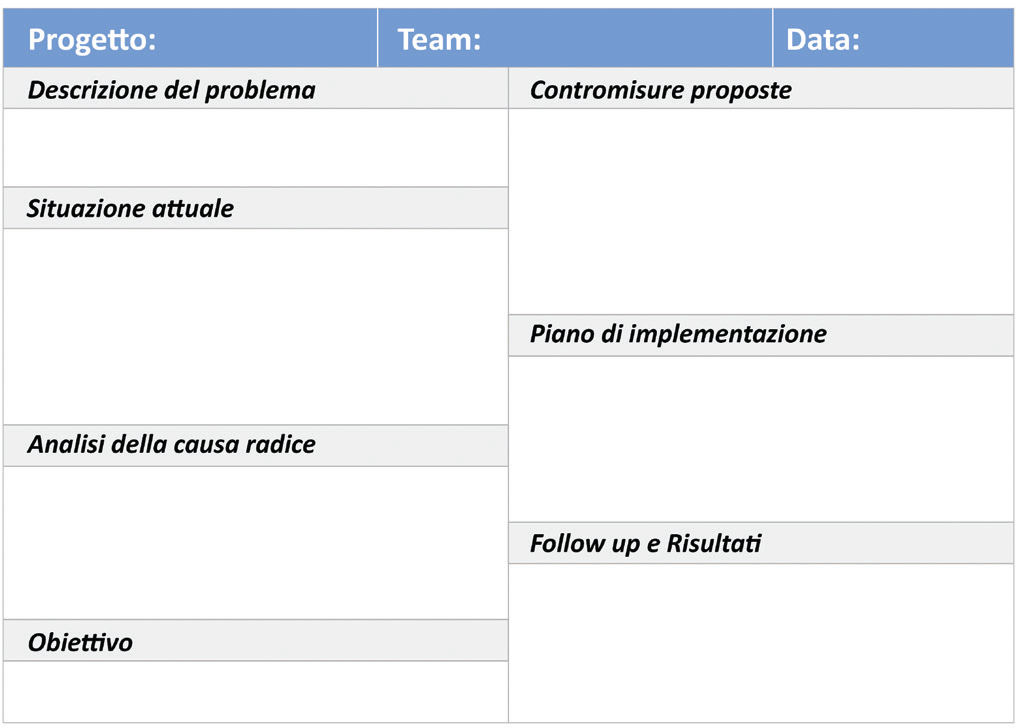
Ognuno dei quattro DH ha individuato le inefficienze rilevanti all’interno del proprio contesto e ha impostato un progetto (caso studio) per migliorare la qualità delle prestazioni erogate e il livello di soddisfazione dei pazienti. I Centri partecipanti (e relativi DH), da qui in avanti, verranno genericamente indicati come Centro 1, 2, 3 e 4. A causa dell’eterogeneità dei Centri partecipanti (Tab. I), non è stato possibile definire un unico obiettivo per i quattro DH ematologici. I Centri 1 e 2 si sono concentrati principalmente sull’organizzazione interna dei processi e sul livello di soddisfazione del personale, mentre i Centri 3 e 4 hanno impostato due progetti finalizzati a valutare l’impatto di una corretta pianificazione degli appuntamenti durante il turno lavorativo. Ciò che però accomuna i quattro progetti è l’approccio metodologico di problem solving proposto dal Lean Thinking, di cui l’A3 report rappresenta lo strumento cardine (vedi paragrafo A3 Report).
Per ogni Centro sono stati definiti i project members che, a seguito di una formazione specifica e sotto il coordinamento di un gruppo di esperti, hanno condotto i quattro casi studio. I progetti hanno avuto una durata di 12 mesi. Per ogni DH sono stati organizzati quattro incontri in loco, nel corso dei quali sono state compilate le varie parti dell’A3 Report. Inizialmente sono stati analizzati i processi interni al DH (tramite la tecnica della Value Stream Map), i volumi di attività e i flussi di pazienti. Sono stati poi somministrati dei questionari di soddisfazione pre-intervento sia agli operatori sia ai pazienti. Negli incontri successivi sono stati restituiti i questionari e sono state definite le inefficienze su cui agire, impostando per ciascuna una specifica raccolta dati. Definiti gli obiettivi, si è poi proceduto all’analisi delle cause (radice) d’inefficienza e alla conseguente individuazione delle contromisure. Nell’incontro finale sono stati misurati i risultati ottenuti e definite le modalità di monitoraggio e mantenimento. Durante tutta la durata dei progetti è stato garantito un supporto metodologico a distanza da parte degli esperti di Lean Thinking poco sopra citati.
| Ospedale | N. posti letto ospedale | Volumi DH ematologia | N. postazioni DH ematologia | |
|---|---|---|---|---|
| Letti | Poltrone | |||
| Centro 1 | ≈400 | 2091
(Accessi annui DH) |
8 | 7 |
| Centro 2 | ≈300 | 5000
(Accessi annui DH e ambulatorio terapeutico) |
1 | 6 |
| Centro 3 | ≈800 | 20.806
(Accessi annui DH e ambulatorio) |
4 | 6 |
| Centro 4 | ≈90 | 2800
(Accessi annui DH e ambulatorio) |
5 | 5 |
A3 Report
L’A3 Report è utile al fine sia di analizzare e risolvere un problema (problem solving) sia di impostare un progetto di miglioramento (project management). È realizzato sulla base del ciclo PDCA (Plan, Do, Check and Act), ovvero un approccio attraverso il quale un problema viene risolto sviluppando l’apprendimento (9). L’A3 Report descrive come può essere raggiunto efficientemente il consenso su una decisione complessa (10). Infatti, l’obiettivo è analizzare il problema attraverso i dati, i fatti e i numeri che oggettivamente lo rappresentano. Proprio per questo esso raffigura una forma standardizzata di linguaggio, una rappresentazione visiva di un pensiero logico che deve guidare al miglioramento continuo. Graficamente ci sono vari template utilizzabili; quello qui riportato (Fig. 3) è stato utilizzato nei quattro casi studio. La parte sinistra del template riguarda la fase analitica di descrizione del problema e del contesto, l’analisi delle cause radice e la proposta di obiettivo. La parte sinistra può assorbire fino all’80% del tempo complessivo che si dedica all’A3 Report in quanto prevede anche la definizione degli indicatori da valutare nella fase pre- e post-intervento. La parte destra del template riguarda la fase operativa in cui si definiscono le contromisure per ciascuna causa radice riscontrata, si attua il piano di implementazione definito in ogni dettaglio, si procede con la descrizione dei risultati e il follow-up nel tempo.
Risultati
Organizzazione interna dei processi
I primi due progetti (Centri 1 e 2) si sono concentrati sul miglioramento del flusso di lavoro del personale sanitario che da un lato impatta su una più equa distribuzione del lavoro e una riduzione dei sovraccarichi e dall’altro su un miglioramento della qualità del servizio offerto ai pazienti.
Il Centro 1 ha sviluppato un progetto di miglioramento delle attività collaterali ai processi primari in DH (cura del paziente). In particolare, le figure sanitarie avvertivano una disorganizzazione nella gestione dei documenti clinicoamministrativi riguardanti il paziente e in tutti quei servizi definiti dalla letteratura come “processi sanitari di supporto”, ovvero le attività amministrative che non coinvolgono direttamente il paziente, ma che sono funzionali allo svolgimento dei processi primari. La scarsa standardizzazione dei processi di lavoro portava le figure sanitarie a dedicare molto tempo ad attività a scarso valore aggiunto, creando inefficienze e attese nei processi primari in DH. Attraverso lo studio dei processi interni e la revisione di alcune modalità di lavoro, la rilevazione post Lean Thinking (dopo applicazione del Lean Thinking) delle non conformità, effettuata su 28 giorni per un campione di 174 pazienti trattati per ciascun periodo (pre- e post-Lean Thinking), ha riportato un miglioramento nella gestione dei processi secondari. Le figure sanitarie dedicano, infatti, minor tempo ad attività senza valore aggiunto causate da una gestione non standardizzata dei documenti clinici dei pazienti, si riduce infatti sensibilmente il numero delle cartelle non trovate (41 vs 13), degli esami non pervenuti (16 vs 14) e delle telefonate inutili (77 vs 18) (Tab. II).
Il Centro 2, analogamente al Centro 1, si è concentrato sugli aspetti organizzativi del percorso. Dati i volumi di lavoro del DH, si è ritenuto sufficiente effettuare una raccolta pre- e post-progetto di 15 giorni (circa 200 pazienti trattati per ciascun periodo). Anche in questo caso, lavorando sulla standardizzazione dei processi interni, sulla comunicazione con il paziente e sulla pianificazione corretta degli appuntamenti, sono stati raggiunti risultati importanti che rendono più fluida e scorrevole l’attività quotidiana. La standardizzazione dei processi organizzativi interni ha reso possibile una riduzione prossima allo zero dei tempi non a valore dedicati alla ricerca dei documenti clinici o all’accettazione di pazienti non previsti (Tab. III).
Pianificazione degli appuntamenti durante il turno lavorativo
La pianificazione delle attività lavorative risulta un punto cruciale nell’organizzazione delle attività di DH. Nonostante spesso si creda che la standardizzazione sia poco praticabile in sanità, è sempre bene approfondire ciò che può essere standardizzabile e ciò che invece, per propria natura, non potrà mai esserlo. Vengono così definite tre tipi di variabilità: 1) la variabilità clinica che dipende dalla patologia, dal livello di gravità e dalla capacità di risposta alle terapie del paziente; 2) la variabilità dei comportamenti clinico-assistenziali che è invece funzione dei comportamenti delle figure sanitarie, degli approcci al trattamento, ma anche delle capacità e delle abilità proprie di ciascuna figura sanitaria derivante da diversi livelli di formazione; 3) la variabilità nei flussi dei pazienti che dipende dalle modalità di accesso (accessi programmati o accessi urgenti) (11, 12). Al contempo, la variabilità può derivare o da disfunzioni dei processi e problemi organizzativi del sistema (variabilità artificiale) o dalla natura intrinseca e imprevedibile delle cose (variabilità naturale). La variabilità clinica ha un carattere principalmente naturale, ed è quindi impossibile da ridurre. La variabilità nei comportamenti clinico-assistenziali e nei flussi dei pazienti è caratterizzata da una parte di “imprevedibilità”, ma può essere gestita anche attraverso interventi standardizzati in quanto caratterizzata da variabilità artificiale. I progetti dei Centri 3 e 4 hanno avuto l’obiettivo di andare a ridurre la variabilità artificiale legata alla scarsa pianificazione del lavoro.
| Non conformità | Pre-Lean | Post-Lean |
|---|---|---|
| Non si trova cartella | 41 | 13 |
| Esame non pervenuto | 16 | 14 |
| Telefonate inutili | 77 | 18 |
| Non conformità | Pre-Lean | Post-Lean |
|---|---|---|
| Non si trova cartella | 12 | − |
| Manca referto | 8 | − |
| Paziente non previsto | 31 | 2 |
| Riapertura cartella | 1 | − |
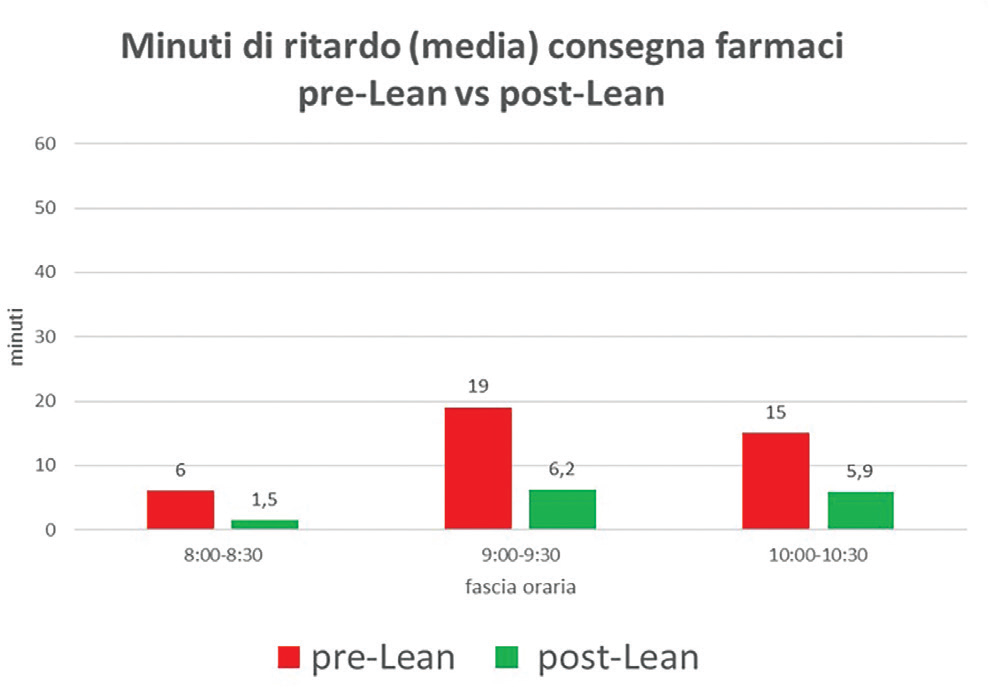
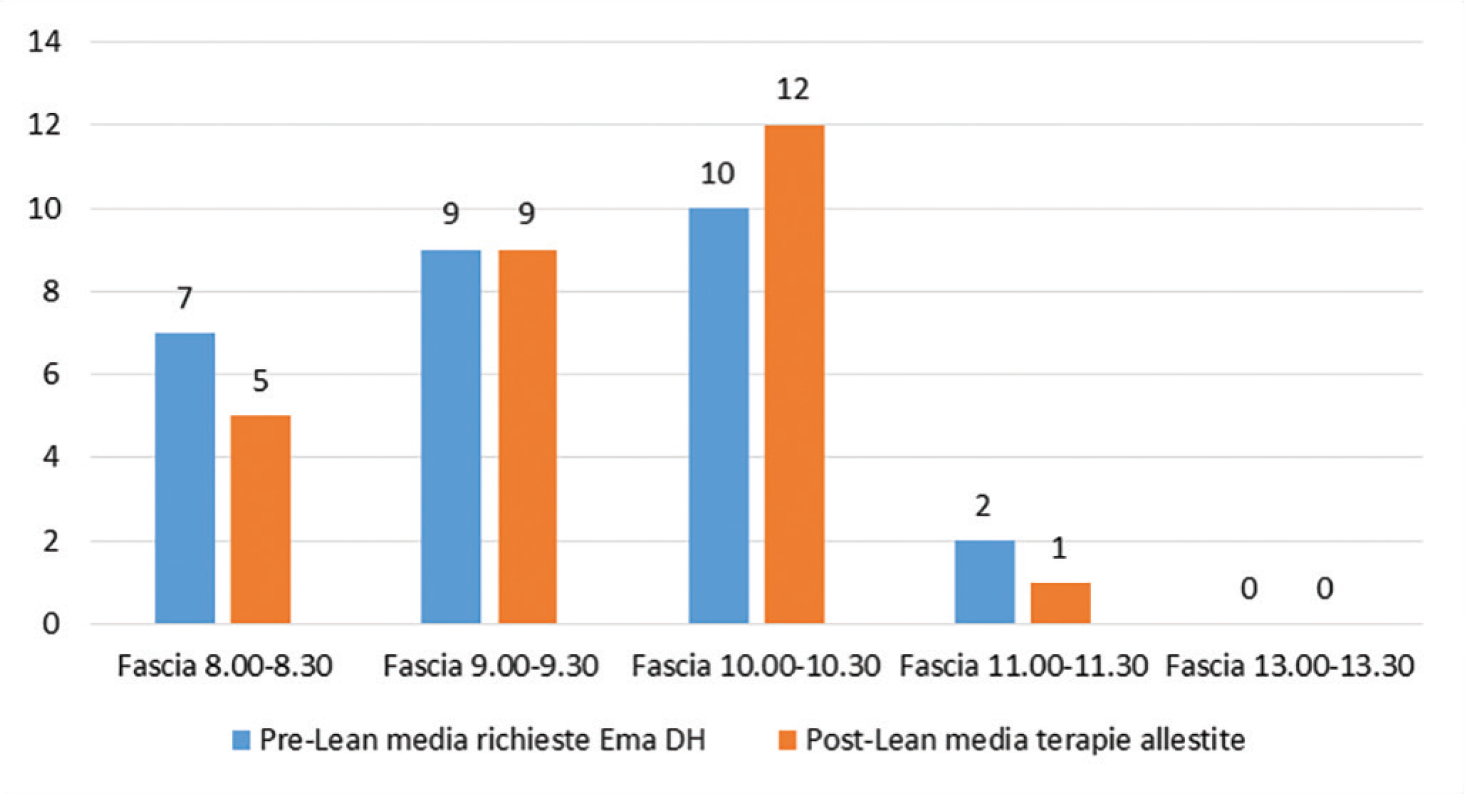
Il Centro 3 ha condotto un progetto di miglioramento volto ad allineare la capacità produttiva della Farmacia e del DH. In particolare, valutando la capacità produttiva della Farmacia e rivedendo il flusso di lavoro all’interno del DH, soprattutto nelle prime ore della mattina, sono stati ridotti i ritardi di consegna delle terapie (dalle 8 alle 8.30: -4,5 minuti; dalle 9 alle 9.30: -12,8 minuti; dalle 10 alle 10.30: -9,1 minuti) (Fig. 4) e di conseguenza le attese dei pazienti. La Farmacia ha espresso la necessità di rivedere la distribuzione del proprio lavoro in funzione delle richieste provenienti dai diversi reparti, che si concentravano soprattutto nelle prime ore della mattina e che superavano la propria capacità produttiva. Rivedendo le modalità di chiamata dei pazienti e lavorando sulla pianificazione degli appuntamenti, il ritardo nella consegna delle terapie si è ridotto drasticamente non solo nelle prime ore della mattina, ma durante l’intero turno di lavoro (Fig. 5). I risultati riportati dal Centro 3 sono sicuramente un importante esempio di standardizzazione dei processi e di riduzione della variabilità artificiale.
Il Centro 4 infine, ha impostato un progetto finalizzato a migliorare la pianificazione degli appuntamenti attraverso uno strumento in grado di agevolare la standardizzazione degli slot temporali, ottimizzando così le risorse disponibili. In particolare, in questo caso, la risorsa critica è rappresentata dalle postazioni (posti letto o poltrone). È infatti necessario che queste vengano utilizzate al meglio considerandone i tempi di occupazione per le diverse attività (preparazione e pre-medicazione, somministrazione e lavaggi). Una scarsa o assente pianificazione comporta delle conseguenze sia per i pazienti, in termini di tempi di attesa, qualità e sicurezza, sia per gli operatori, in termini di gestione delle attività lavorative. Le figure sanitarie hanno lavorato sulla standardizzazione delle proprie attività, creando uno strumento di Visual Management (13) in grado di facilitarne la pianificazione. Questo strumento riporta per ciascuna terapia dispensata dal DH ematologico: 1) la frequenza di somministrazione, 2) il tempo di occupazione del posto letto o della poltrona (in minuti e ore) e 3) il numero di slot di 15 minuti che saranno occupati per la somministrazione della terapia. Per facilitare la lettura, le terapie sono state accorpate secondo un codice colore che identifica i tempi di occupazione: a) azzurro: 0-2 ore; b) verde: 2-4 ore; c) arancio: 4-6 ore; d) rosso: 6-8 ore; e) viola: 8-10 ore. Ad esempio, nel caso della prima terapia riportata in Figura 6, sono necessari 15 slot da 15 minuti per un totale di 220 minuti di occupazione della poltrona per effettuare il trattamento.
Discussione
I quattro progetti condotti hanno evidenziato più punti di miglioramento del processo di gestione del percorso di cura del paziente nel DH ematologico. I problemi evidenziati non sono solo clinico-assistenziali, ma anche logistico-organizzativi. I risultati di un’indagine condotta per valutare il livello di soddisfazione dei pazienti in funzione delle attività assistenziali ricevute (sulla base di un punteggio che varia da 0: non soddisfatto; a 5: pienamente soddisfatto) hanno evidenziato come i pazienti siano complessivamente soddisfatti del servizio offerto dai quattro Centri (punteggio medio 4,1); soprattutto in termini di comunicazione con il personale clinico e sanitario (punteggio medio 4,4). Risultano migliorabili, ma pur sempre buoni, gli aspetti relativi all’organizzazione del servizio (punteggio medio 4,2) e all’adeguatezza degli ambienti (punteggio medio 4,1) (Fig. 7).
Sono così emerse problematiche di varia natura inerenti sia l’organizzazione interna che il raccordo con altri reparti dell’ospedale (ad esempio, Farmacia). Riguardo alla gestione dei processi interni, gli operatori e i pazienti lamentavano lunghe attese e un generale senso di disorganizzazione con un importante impatto sulla qualità percepita del servizio offerto. La pianificazione delle attività erogate nell’arco della giornata prevedeva invece picchi e valli nel lavoro, dovuti a una scarsa standardizzazione e a un carente allineamento con altri reparti ospedalieri (ad esempio, Farmacia).
Oltre i risultati dei quattro casi studio, l’analisi del percorso di cura del paziente erogato dai DH ematologici ha evidenziato altri aspetti su cui sarebbe auspicabile intervenire (14): layout delle strutture; organizzazione delle unità produttive, programmazione della capacità produttiva e sistemi informativi.
Layout delle strutture
Le attività che caratterizzano il percorso del paziente nei DH ematologici sono vincolate e limitate a strutture ospedaliere spesso vecchie e non in linea con le esigenze dei processi produttivi che vengono erogati. Succede quindi che i pazienti siano insoddisfatti degli ambienti e che quest’ultimi non siano adeguatamente progettati creando inefficienze e rallentamenti nel percorso di cura.

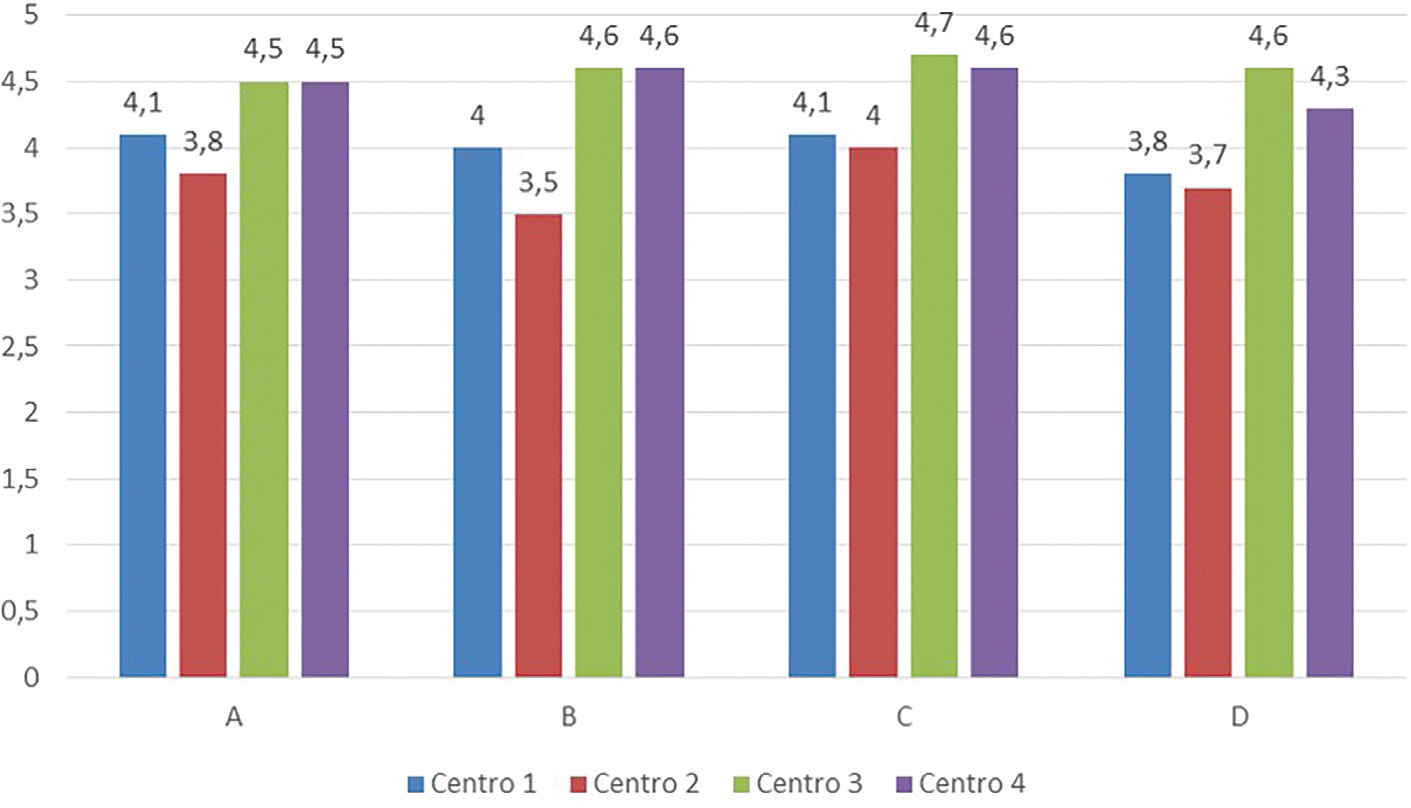
A = aspetti organizzativi; B = adeguatezza degli ambienti; C = comunicazione: D = giudizio complessivo.
Organizzazione delle unità produttive
L’efficienza globale del processo erogato dal DH non dipende solo dal personale sanitario che opera a diretto contatto con il paziente, ma dalla capacità di gestire e pianificare le interconnessioni esistenti con tutte le altre figure professionali. La prima attività del percorso del paziente in DH è tipicamente l’accettazione, che può essere eseguita da personale sanitario o amministrativo. Pur se spesso questa attività può risultare “burocratica”, le modalità con cui viene effettuata e con cui vengono convocati i pazienti sono fondamentali per regolarne i flussi. Numerose sono le criticità emerse: spesso i pazienti vengono convocati nella stessa fascia oraria senza una pianificazione mirata e ciò comporta lunghe attese per la somministrazione delle terapie. Inoltre, alcuni pazienti che accedono in DH hanno necessità di eseguire un prelievo ed eventualmente una visita prima della terapia. Il prelievo e gli esami strumentali sono attività che prevedono un’interfaccia con altri reparti. Il raccordo tra il DH e i laboratori è una delle sfide organizzative più importanti: spesso i tempi di refertazione e la gestione dei referti rappresentano punti critici dell’intero processo. Anche le visite possono costituire uno dei maggiori colli di bottiglia del percorso di cura e richiedono pertanto una corretta pianificazione.
Programmazione della capacità produttiva
Programmare la capacità produttiva significa raggiungere un equilibrio tra domanda e offerta in un determinato arco temporale. Lo sbilanciamento di tale equilibrio comporta effetti negativi sull’organizzazione (15) e in particolare sul clima lavorativo e sulla sicurezza delle cure. Se si analizzano i processi di DH, numerosi sono gli aspetti su cui agire al fine di migliorare tale programmazione; tra questi, vengono identificati la pianificazione degli appuntamenti e l’allineamento con la Farmacia. La pianificazione degli appuntamenti viene spesso fatta su agende non standardizzate e gestite sulla base dell’esperienza e questo genera picchi e valli dell’attività lavorativa. L’allineamento con la Farmacia è invece un aspetto correlato alla logistica ospedaliera: la presenza di una Farmacia nelle prossimità del DH genererà sicuramente dei benefici rispetto ai Centri in cui c’è una distanza fisica importante tra i due reparti. Nel primo caso potrebbero essere organizzate frequenti consegne di preparati chemioterapici (avvicinando il processo alla logica pull); nel secondo caso potremmo essere obbligati a concentrare tutte le chemioterapie in un’unica consegna giornaliera. Il rapporto tra Farmacia e le strutture di DH è in qualche modo assimilabile a un rapporto “fornitore-cliente”. La Farmacia è il fulcro del processo di gestione del farmaco e l’efficienza di questa piattaforma passa attraverso una riorganizzazione dell’intera supply chain. Le strutture di DH si avvalgono dei servizi della Farmacia, ai quali sono legate strettamente a livello organizzativo. Un’efficace gestione della rete interna “fornitore-cliente” permette una semplificazione dei processi, minori tempi operativi, minori costi e maggiore qualità. Al contrario, una rete di procedure organizzative non condivise comporta errori, ritardi e ri-lavorazioni di attività. In ogni caso è necessario progettare l’allineamento tra la capacità produttiva della Farmacia e la programmazione degli appuntamenti per le chemioterapie al fine di evitare picchi e valli dell’attività lavorativa, ritardi nella consegna dei farmaci e quindi attese per i pazienti. È fondamentale il raccordo con la Farmacia, la logistica delle consegne, le modalità e le tempistiche di richiesta dei farmaci.
Sistemi informativi
Nell’ambito dell’ottimizzazione dei percorsi di cura del paziente all’interno delle strutture sanitarie, si rileva particolare interesse sul tema dei Sistemi Informativi (SI) a supporto dei processi primari clinico-assistenziali. Le innovazioni in questo senso dovrebbero garantire sistemi in grado di tracciare in tempo reale lo stato dei pazienti e di supportare gli operatori nella pianificazione del lavoro. Allo stato attuale, i Centri presi in esame non hanno adottato software per la gestione dei percorsi di DH; uno dei Centri ha però avviato un percorso di creazione di un sistema informativo specifico per la gestione degli slot temporali a disposizione nella stanza dove vengono eseguite le infusioni.
Osservazioni
I risultati derivanti dall’implementazione delle logiche di Lean Thinking nei quattro casi di studio qui esaminati devono essere letti alla luce di alcune osservazioni. In particolare si sottolinea, la mancanza di un riscontro statistico dei risultati quantitativi trovati e di un adeguato follow-up. A giustificazione di ciò si precisa che, in realtà, il lavoro puntava semplicemente a effettuare un “carotaggio” della metodologia una volta calata nei problemi gestionali di un Centro DH, alla ricerca di un feed back dimostrativo. Indubbiamente, sarebbe opportuno supportare questi primi risultati con ulteriori, più approfondite ricerche.
Conclusioni
Si può affermare che la carente gestione delle aree produttive delle aziende sanitarie può portare a evidenti ricadute in termini di qualità, efficienza e sicurezza nei percorsi clinico-assistenziali. Non solo: l’avvento di alcuni farmaci innovativi caratterizzati, ad esempio, da ridotti tempi di somministrazione (formulazioni sottocute), potrebbe determinare una profonda revisione dei processi del DH ematologico, influenzando notevolmente gli aspetti organizzativi e gestionali. Il Lean Thinking costituisce una valida metodologia per affrontare problemi di questo tipo, proponendo strumenti di problem solving come l’A3 Report, utilizzabile in strutture anche particolarmente diverse tra loro (ad esempio, day hospital oncologici). L’applicazione di strumenti di analisi e il miglioramento dei processi produttivi garantirebbero una riduzione dei tempi di attesa e di attività senza valore aggiunto, un aumento del livello di performance aziendale e una maggiore efficienza delle strutture con importanti ricadute sul servizio offerto al paziente.
Disclosures
Financial support: This research was made possible by an educational grant from Roche S.p.A.
Conflict of interest: The authors declare no conflict of interest in this research.
Bibliografia
- 1. Bergman B. and Klefsjö B. Quality: From customer needs to customer satisfaction. 3rd edition. Lund: Studentlitteratur 2010.
- 2. Bergamaschi M. L’organizzazione nelle aziende sanitarie. Milano: McGraw-Hill Companies 2000.
- 3. Galgano A, Galgano C. Il Sistema Toyota per la Sanità. Milano: Edizioni Guerini e Associati 2006.
- 4. Going Lean in Healthcare. Institute for Healthcare Improvement. Cambridge (MA): Innovation Series 2005.
- 5. Mazzocato P, Savage C, Brommels M, Aronsson H, Thor J. Lean thinking in healthcare: a realist review of the literature. Qual Saf Health Care. 2010;19(5):376–82.
- 6. D’Andreamatteo A, Ianni L, Lega F, Sargiacomo M. Lean in healthcare: A comprehensive review. Health Policy, 2015; 119(9):1197–209.
- 7. Womack JP, Miller D. Going lean in healthcare. Cambridge (MA), Institute for Healthcare Improvement. New York NY: Taylor & Francis Group 2008. https://www.entnet.org/sites/default/files/GoingLeaninHealthCareWhitePaper-3.pdf
- 8. Kim CS, Spahlinger DA, Kin JM, Billi JE. Lean health care: what can hospitals learn from a world-class automaker? Journal of Hospital Medicine 2006;1(3):191–9.
- 9. Durward K. Sobek II, Art Smalley. Understanding A3 thinking: A critical component of Toyota’s PDCA Management System. New York, USA: Productivity Press 2008.
- 10. Liker J. Principle 13: Make decision slowly by consensus. New York, USA: McGraw-Hill 2004.
- 11. Bensa G, Giusepi I, Villa S. La gestione delle operations in ospedale. https://salute.regione.emilia-romagna.it/documentazione/convegni-e-seminari/corsi-di-formazione/corso-manageriale-intensita-di-cura-2012/bensa_giusepi_villa_gestione_operations.pdf
- 12. Lega F, Mauri M, Prenestini A. L’ospedale tra presente e futuro. Analisi, diagnosi e linee di cambiamento per il sistema ospedaliero italiano. Milano: EGEA 2010.
- 13. Taninecz S. Empowering the workforce using Visual Management. Mar 18, 2015, 5S & Visual Management, Lean Leadership http://www.leanhealthcareexchange.com/empowering-the-work-force-using-visual-management/
- 14. Vissers J, Beech R. Health Operations Management. London, UK: Routledge 2005.
- 15. Aiken LH, Clarke SP, Sloane DM, Sochalski J, Silber JH. Hospital nurse staffing and patient mortality, nurse burnout, and job dissatisfaction. JAMA. 2002;288(16):1987–93.