 |
AboutOpen | 2021; 8: 55-70 ISSN 2465-2628 | DOI: 10.33393/ao.2021.2266 REVIEW |
 |
Oltre le barriere all’uso della terapia insulinica sottocutanea continua nel diabete di tipo 1: una nuova opportunità dai microinfusori senza catetere
Beyond the barriers of the use of continuous subcutaneous insulin therapy in type 1 diabetes: a new opportunity from catheter-less insulin pumps
Although it represents a valid alternative for patients with type 1 diabetes (T1DM) with insufficient glycemic control and/or with recurrent hypoglycemia, insulin pump therapy (Continuous Subcutaneous Insulin Infusion, CSII) in Italy is nowadays still relatively uncommon. The following review aims to investigate the barriers that limit the transition to CSII and the reasons behind the widespread cases of drop-out, particularly evident in younger patients. Among the interventions that could contribute to the solution of the problem, catheter-less insulin pumps (or patch-pumps) will be described: a tool potentially able to reduce, if not eliminate, some of the main obstacles encountered by patients. In particular, a new opportunity has become available today thanks to the evolution of the generation of catheter-less insulin pumps represented by Accu-Chek® Solo (Roche Diabetes Care GmbH), therefore three clinical cases of patients with T1DM undergoing therapy with the Accu-Chek® Solo insulin pump will be presented and discussed herein.
Keywords: CSII, Glycemic control, Hypoglycemia/prevention and control, Insulin/administration and dosage, Subcutaneous infusion, Type 1 diabetes mellitus
Received: April 19, 2021
Accepted: May 20, 2021
Published online: July 2, 2021
AboutOpen - ISSN 2465-2628 - www.aboutscience.eu/aboutopen
© 2021 The Authors. This article is published by AboutScience and licensed under Creative Commons Attribution-NonCommercial 4.0 International (CC BY-NC 4.0).
Commercial use is not permitted and is subject to Publisher’s permissions. Full information is available at www.aboutscience.eu
Introduzione
Nei soggetti con diabete mellito di tipo 1 (DMT1), il trattamento consiste nella terapia sostitutiva con insulina, farmaco salvavita che non può essere mai interrotto (1,2).
La terapia insulinica può essere effettuata attraverso multiple iniezioni giornaliere (MDI) oppure tramite infusione sottocutanea continua (CSII). Numerose evidenze hanno dimostrato che il trattamento deve essere il più possibile intensivo, vale a dire finalizzato a raggiungere il migliore compenso glicemico minimizzando il rischio di episodi ipoglicemici, per ridurre il rischio di complicanze (1).
Se confrontata con la MDI, la terapia insulinica mediante CSII permette alcuni miglioramenti in termini di gestione del diabete, sia nei pazienti adulti che in quelli pediatrici (3). L’utilizzo del microinfusore permette, infatti, non solo di migliorare il controllo glicemico e di diminuire gli episodi di ipoglicemia severa, ma anche di apportare benefici in termini di qualità di vita (QoL) nei pazienti che lo utilizzano (4-8).
Anche le Linee Guida, sia a livello nazionale che internazionale, raccomandano, in determinati casi, la terapia con microinfusore nei soggetti con DMT1. Nel dettaglio, l’American Diabetes Association considera la CSII, insieme alla MDI, uno strumento efficace per implementare una gestione intensiva del diabete, avendo come obiettivo il raggiungimento di livelli desiderabili di glucosio nel sangue e di una migliore flessibilità nello stile di vita (9).
In ambito nazionale, le Linee Guida AMD-SID e il documento del gruppo di studio intersocietario AMD-SID-SIEDP “Tecnologia e Diabete” raccomandano di valutare l’uso del microinfusore di insulina per i pazienti con DMT1 in alcune condizioni particolari, vale a dire nei soggetti che, nonostante una terapia MDI intensiva e ottimizzata, presentino livelli di emoglobina glicata (HbA1c) persistentemente superiori al target desiderabile e/o presentino un elevato rischio/episodi di ipoglicemia ricorrente, grave o notturna (1,8).
Per quanto riguarda, invece, i soggetti in età pediatrica, la terapia CSII è raccomandata in caso di: compenso metabolico non soddisfacente (HbA1c costantemente elevata e/o instabilità glicemica), elevata insulino-sensibilità, diabete neonatale o in età pre-scolare, episodi ricorrenti di ipoglicemia notturna o severa o compromissione dello stile di vita con terapia MDI (1,8).
Benché rappresenti, come evidenziato dalle Linee Guida, una valida alternativa per i pazienti con controllo glicemico insufficiente e/o con ipoglicemia ricorrente, la terapia con microinfusore in Italia è ancora oggi troppo poco diffusa (10). I soggetti in CSII rappresenterebbero, infatti, solo il 18,1% della popolazione di interesse (in una survey condotta sul territorio nazionale, è emerso che la prevalenza dell’uso di microinfusori nel bambino e nell’adolescente è del 27%) (10,11), un dato che ben si discosta dal 40% circa registrato negli USA, ma che inizia ad avvicinarsi al quasi 20% rilevato in altre nazioni europee, quali Norvegia, Austria, Olanda e Svizzera (12).
Numerose sono le ragioni alla base di questi dati discordanti: dagli ostacoli percepiti che limitano il passaggio alla terapia con microinfusore sino, talvolta, ad alcune problematiche vissute nel corso della terapia, che portano, addirittura, a interromperne l’utilizzo.
Comprendere i motivi che ostacolano l’inizio della terapia con microinfusore e quelli che ne determinano una sua interruzione costituisce un elemento fondamentale per poter individuare gli interventi utili a invertire questa direzione. La presente review si pone, pertanto, l’obiettivo di passare in rassegna, partendo dai dati oggi disponibili in letteratura, le barriere e le ragioni alla base di questa impasse d’uso, sia nei pazienti adulti che nei pazienti di età più giovane.
Saranno, dunque, presi in esame il pensiero e il vissuto dei pazienti adulti con DMT1, le percezioni dei genitori di bambini con DMT1 e il percepito degli operatori sanitari, che hanno un ruolo fondamentale nell’incoraggiamento e nel supporto lungo l’intero corso della terapia.
Al tempo stesso, verranno indagate le problematiche che portano i pazienti alla decisione di non voler più continuare la terapia con microinfusore tradizionale.
Dal quadro che ne risulterà, tra gli interventi che potrebbero fornire un contributo concreto alla risoluzione del problema, sarà discussa la proposta di considerare i microinfusori di insulina senza catetere, le cosiddette patch-pump, come un possibile strumento mirato a ridurre, se non addirittura a eliminare, alcuni dei principali ostacoli riscontrati dai pazienti con DMT1.
In particolare, sarà descritto come si potrebbe dare una risposta concreta alle esigenze specifiche di alcuni pazienti con DMT1, grazie all’evoluzione della generazione dei microinfusori senza catetere, rappresentata dalla micropump Accu-Chek® Solo (Roche Diabetes Care GmbH).
Piccolo e discreto da portare con sé, Accu-Chek® Solo è in grado di comprendere diversi profili basali, velocità basali variabili e le impostazioni delle quantità di bolo.
Il sistema garantisce un’elevata accuratezza di erogazione, sia della basale che del bolo e, grazie alla possibilità di erogare quest’ultimo direttamente dal microinfusore, una gestione più comoda della terapia.
Il suo design modulare, inoltre, permette di scollegare temporaneamente il microinfusore, senza sprechi di insulina o di componenti in plastica dello strumento.
A sostegno dei vantaggi derivanti, saranno descritti tre casi clinici di pazienti con DMT1, sottoposti a terapia con il microinfusore senza catetere Accu-Chek® Solo. Saranno riportati e discussi i risultati clinici e la valutazione del percepito dei singoli pazienti sul sistema, ottenuto attraverso la somministrazione di due questionari.
Le barriere che limitano il passaggio dalla terapia MDI alla terapia CSII
Le esperienze dei pazienti adulti con DMT1
Le barriere che contrastano un utilizzo diffuso di una tecnologia possono essere suddivise in due categorie principali: i fattori non modificabili e i fattori modificabili (13).
Se, nella prima, rientrano, per esempio, i fattori socioeconomici, l’accesso alle cure e altri fattori più strettamente di natura demografica, nella seconda si inseriscono, invece, quei fattori che possono essere affrontati a livello personale oppure nel contesto familiare (13-16). I secondi possono essere indagati, valutati e, possibilmente, risolti con un adeguato supporto del team diabetologico e con la scelta del device più opportuno per le peculiarità del paziente (13).
È proprio partendo da questi presupposti che una recente indagine si è proposta di analizzare, tramite l’invio di un questionario, quali siano i principali ostacoli che impedirebbero una maggiore diffusione dei dispositivi per il diabete, inclusa, tra questi, la terapia CSII, in un campione di 1.503 pazienti adulti partecipanti al T1DX Clinic Registry (13).
Dovendo considerare una lista contenente 19 possibili barriere che limiterebbero l’uso delle tecnologie per il diabete, comprensiva di fattori non modificabili e di fattori modificabili, i partecipanti hanno identificato come barriere più comuni quelle associate ai costi. Nel dettaglio: per il 61% il costo delle forniture, per il 57% il costo del dispositivo e per il 57% la copertura assicurativa. Queste motivazioni sono limitate ai Paesi con sistema sanitario di tipo assicurativo e rientrano nei fattori socioeconomici non modificabili a livello del singolo individuo. A seguire, sono state indicate come più frequenti le barriere relative all’esperienza di indossare i dispositivi, incluso il fastidio nel doverli portare (47%) e il non gradire la presenza dei dispositivi per il diabete sul proprio corpo (35%).
Tenendo in considerazione l’età dei partecipanti, i due gruppi di pazienti più giovani (18-25 anni; 26-34 anni) hanno identificato un numero maggiore di barriere rispetto agli altri due gruppi (35-50 anni; >50 anni), soprattutto in termini di “portabilità” dei dispositivi (13).
Inoltre, i due gruppi più giovani hanno espresso più frequentemente di sentirsi nervosi nel dover fare affidamento alla tecnologia; il gruppo di pazienti più giovani (18-25 anni) dimostrava, inoltre, una maggiore preoccupazione su “che cosa pensano gli altri” (17%) e di “non volere che altre persone si accorgano o facciano domande sui dispositivi” (16,9%) rispetto, invece, ai gruppi di età maggiore (3,6-9%) (13).
Nella survey è, inoltre, emersa una differenza di genere sulla percezione e sulle barriere contro l’utilizzo dei dispositivi, maggiormente presenti nel sesso femminile rispetto agli intervistati di sesso maschile:
– il “fastidio di indossare i dispositivi per tutto il tempo” (51% vs 43%);
– il “non gradire l’aspetto dei dispositivi per il diabete sul proprio corpo” (30% vs 20%), oltre che percepire un maggiore livello di stress (2,1 vs 1,9), determinato tramite la Diabetes Distress Scale (13).
La prospettiva degli operatori sanitari
Endocrinologi/diabetologi, infermieri, dietisti e altri operatori sanitari svolgono un ruolo determinante nel promuovere l’aderenza all’uso dei dispositivi per la terapia insulinica (17).
Il team diabetologico rappresenta per il paziente la risorsa principale in termini di formazione strutturata, supporto e risoluzione delle problematiche legate all’uso dei dispositivi e può facilitare il passaggio iniziale alla nuova tecnologia (18).
Uno studio ha valutato l’opinione dei sanitari su quali sarebbero le principali problematiche e barriere nell’utilizzo dei dispositivi da parte dei pazienti, tra cui la terapia CSII. La percezione dei sanitari è stata, poi, confrontata con l’indagine svolta direttamente con i pazienti DMT1 (17).
Una lista di 19 possibili fattori d’ostacolo è stata precedentemente preparata, partendo anche dai dati ottenuti dalla precedente survey ai pazienti; 209 partecipanti hanno deciso di rispondere alla survey on-line (17).
Gli operatori sanitari hanno individuato in media 7,2 barriere (Deviazione Standard, SD = 3,5). Anche in questo caso, le barriere più comunemente indicate appartengono alla categoria dei fattori non modificabili (copertura assicurativa, costi). Concentrandosi, invece, sui fattori modificabili, le barriere riportate più frequentemente dai sanitari sono:
– la percezione che i propri pazienti non gradiscono di portare addosso il dispositivo (73%);
– che i pazienti non gradiscono il numero di allarmi del microinfusore (40,7%);
– che i pazienti non capiscono che cosa fare con le informazioni o con le caratteristiche del sistema (42%) (17).
Confrontando quanto emerso nella survey indirizzata ai pazienti adulti con quanto evidenziato in questa seconda, gli operatori sanitari sembrerebbero identificare più spesso la presenza di barriere rispetto ai pazienti adulti con DMT1.
In particolare, questo aspetto è emerso in modo rilevante sulla questione del non gradire di indossare il dispositivo, dove la percentuale è risultata del 64-73% contro il solo 35% degli adulti con DMT1. Una grande disparità si è rilevata, inoltre, in merito alla percezione circa la capacità del paziente di sfruttare al meglio le informazioni ricevute dal device: quasi la metà degli operatori sanitari ha suggerito la presenza di questo ostacolo per i propri pazienti, a differenza di una piccola percentuale tra gli adulti con DMT1 (17).
La mancanza di un allineamento tra le percezioni di pazienti e operatori sanitari potrebbe avere un impatto negativo sulla diffusione e sull’aderenza ai dispositivi per la gestione del diabete (17).
Il caso dei pazienti pediatrici
La ancora oggi mancata diffusione della terapia con microinfusore insulinico è una problematica particolarmente presente nella popolazione pediatrica (3).
Nonostante in uno studio qualitativo, condotto da Sullivan-Bolyai et al., sia stato riportato come i genitori di bambini con DMT1 abbiano riscontrato una migliore percezione sul controllo dei livelli di glucosio, oltre che una gestione più semplice del diabete giorno per giorno, l’utilizzo diffuso del microinfusore di insulina è ancora oggi ridotto tra i pazienti pediatrici (3,19).
Partendo da queste considerazioni, uno studio si è proposto di analizzare, fra genitori di bambini con età <7 anni e con una durata della malattia ≥ 1 anno, quali fossero le barriere al passaggio del microinfusore di insulina nel gruppo di genitori che, nonostante avesse ricevuto una raccomandazione da parte del proprio diabetologo, aveva deciso di non iniziare la terapia CSII (3).
È stata, pertanto, condotta una survey a cui hanno preso parte 97 genitori di bambini con diabete, non in terapia con microinfusore. È stato chiesto loro di valutare una lista di 13 potenziali barriere o ragioni a spiegazione del loro rifiuto. Dall’analisi dei risultati, le principali barriere riportate dai genitori dei pazienti pediatrici sono state (3):
– il fardello fisico sul bambino;
– l’apprensione riguardo all’efficacia terapeutica del microinfusore insulinico.
Sembra, pertanto, che la preoccupazione legata a un disagio fisico nell’indossare la tecnologia prevalga sul suggerimento del medico diabetologo di utilizzare dispositivi dimostratisi efficaci. Le principali preoccupazioni di disagio riguardano, in generale, il senso di discomfort fisico, anche per l’interferenza della cannula sulla vita quotidiana (71%) e sull’attività sportiva (59%), l’uso dei set di infusione e dei cateteri (53%) oltre alle reazioni cutanee nei siti di inserzione (51%) e il discomfort del bambino dovuto all’avere addosso un dispositivo (46%) e al microinfusore insulinico, che potrebbe essere troppo grande (45%).
Per la seconda barriera identificata riguardante l’efficacia terapeutica, la percentuale emersa potrebbe essere legata alla maggiore familiarità e all’abitudine all’utilizzo della terapia MDI da parte dei genitori. Molti di loro hanno espresso preoccupazioni circa l’ipoglicemia come conseguenza dell’utilizzo del microinfusore, suggerendo di non possedere informazioni adeguate sui suoi potenziali benefici oppure di avere determinate convinzioni su alcuni suoi effetti negativi. Dal momento, però, che solo il 12% dei genitori ha riportato di non aver ricevuto un adeguato supporto da parte del proprio operatore di riferimento, i dubbi relativi all’efficacia potrebbero essere il risultato di credenze personali. Per esempio, alcuni di loro potrebbero sentirsi non a loro agio con le tecnologie per la gestione del diabete e preferire l’iniezione insulinica perché più abituati a questa modalità di somministrazione, considerata maggiormente controllabile (3).
I casi di drop-out nella terapia CSII: un fenomeno diffuso tra adolescenti e giovani adulti con DMT1
Per un migliore inquadramento della problematica è importante valutare anche le motivazioni che portano alcuni soggetti a sospendere l’utilizzo del microinfusore dopo un adeguato periodo di prova e trattamento. Questa situazione sembra essere frequente tra i bambini e gli adolescenti con DMT1 (in Italia il tasso di interruzione è del 6,1%), in cui il microinfusore di insulina non sempre è ben tollerato né, tantomeno, accettato, nonostante considerevoli evidenze scientifiche ne supportino l’uso in questo gruppo di pazienti, allo scopo di ottenere un migliore controllo metabolico (18,20).
Alcuni studi hanno identificato, tra i fattori associati ai casi di drop-out riscontrati tra gli adolescenti e i giovani adulti: un maggiore grado di scompenso glicometabolico (maggiori livelli di HbA1c, più frequenti episodi di chetoacidosi diabetica nell’ultimo anno, ridotto automonitoraggio della glicemia capillare), l’età (la percentuale più alta di interruzione si avrebbe tra i 10 e i 15 anni), il sesso (in particolare le femmine) e il benessere generale (l’abbandono della terapia CSII è maggiore tra coloro che soffrono di sintomi depressivi) (21-24).
Tra i motivi comuni di interruzione negli adolescenti si ritrovano: il burnout da diabete (stanchezza relativa alla necessità di cambiare il sito del microinfusore, di monitorare i livelli di glucosio nel sangue e di dover applicare il conteggio dei carboidrati), le preoccupazioni per l’immagine del proprio corpo e per il potenziale aumento di peso, l’interferenza con lo sport e le altre attività e il desiderio di essere liberi da un dispositivo esterno presente sul proprio corpo (18,21,24).
Uno studio condotto nel 2010 in Germania si è proposto, per primo, di chiedere direttamente agli adolescenti e ai giovani quali fossero i vantaggi e gli svantaggi associati all’uso del microinfusore di insulina, partendo da un questionario sviluppato grazie agli input degli stessi pazienti diabetici all’interno di un focus group realizzato ad hoc (18).
Degli 88 partecipanti, i pazienti che avevano precedentemente utilizzato un microinfusore di insulina hanno giustificato la loro decisione di interrompere la terapia con motivi specialmente legati al catetere e a fattori di natura sociale/psicologica (come, per esempio, la visibilità del dispositivo e la sensazione di portare su di sé un corpo estraneo).
Principalmente si è potuto riscontrare come le motivazioni non fossero dipendenti da problemi di natura tecnica del dispositivo; infatti, solo il 15% degli ex-utilizzatori ha identificato in problemi tecnici riguardanti la pompa, il suo non funzionamento o l’utilizzo non gradevole in mezzo al pubblico i fattori determinanti nella scelta di non continuare con la terapia. Persino i fattori clinici non sembravano fondamentali nella decisione di porre fine alla terapia CSII (solo il 22% dei pazienti ha sospeso la terapia per peggioramento glicemico) (18).
Infine, alla richiesta di classificare una serie di vantaggi e svantaggi in termini di fattori sociali/psicologici, gli ex utilizzatori erano meno propensi ad associare un miglioramento nel benessere e nell’indipendenza con l’utilizzo del microinfusore. Al contrario, lo erano in merito al ritenere il microinfusore come un costante reminder della presenza del diabete, al considerarlo fastidioso durante le attività quotidiane oltre che a percepirlo come un corpo estraneo (18).
Se si tengono in considerazione il sesso e l’età, i partecipanti hanno evidenziato queste differenze:
– i ragazzi erano meno propensi a concordare con il fatto che il microinfusore richieda più disciplina nella misurazione delle glicemie e sostenevano che il microinfusore permette una migliore regolazione della glicemia nel corso del giorno;
– le giovani ragazze hanno mostrato un maggiore accordo sul fatto che il microinfusore è più visibile e il suo suono è più fastidioso;
– i pazienti >19 anni consideravano il microinfusore più fastidioso nel corso delle diverse attività rispetto al gruppo più giovane d’età (18).
In conclusione, alla richiesta di identificare dei presupposti per una possibile ripresa della terapia CSII, la risposta più comune ha indicato un miglioramento del catetere, seguito da una richiesta di affinare la gestione del microinfusore (riduzione delle dimensioni, design innovativo, resistenza all’acqua) e di integrare nel sistema uno strumento di misurazione della glicemia (18).
Sempre considerando anche in questo caso, come campione di partenza, i partecipanti al T1D Exchange Clinic Network Registry, uno studio più recente si è proposto di (21):
– determinare la frequenza di interruzione d’uso del microinfusore a un anno dal reclutamento;
– identificare i fattori associati alla scelta di interrompere la terapia tra i pazienti che utilizzavano microinfusori di insulina delle più recenti generazioni negli Stati Uniti;
– ricapitolare le ragioni principali che hanno portato i pazienti a non voler più continuare la terapia CSII.
La coorte interessata dall’analisi era costituita da 8.935 partecipanti provenienti da 67 cliniche del T1DM Exchange Clinic Network. Nonostante pazienti di tutte le età fossero inizialmente inclusi nella coorte, solamente bambini, adolescenti e giovani adulti sono stati considerati per le analisi più approfondite, dato che la percentuale di interruzione tra i soggetti con età >26 anni non è risultata sufficientemente significativa (1% vs 2% nella fascia 6-13 anni, 4% sia per l’età tra 13 e <18 anni che tra 18 e <26 anni).
Utilizzando una lista contenente 21 motivazioni, sono state chieste le ragioni collegate alla scelta di non voler più continuare la terapia con microinfusore di insulina a coloro che, a un anno dall’arruolamento, avevano deciso di interrompere la CSII (21).
Le ragioni associate all’interruzione sono risultate relativamente simili nei diversi gruppi. In particolare, il 57% dei partecipanti ha problemi con la vestibilità (tra cui problematiche con l’inserzione), discomfort, reazioni cutanee e problemi associati all’adesione del dispositivo e all’interferenza con sport e altre attività (21).
Tra gli altri motivi comuni è emerso: non gradire il microinfusore o il sentirsi ansiosi (44%), avere problemi con il controllo glicemico mentre si è in terapia CSII (30%), le raccomandazioni da parte dell’operatore sanitario (20%), non trovare d’aiuto il microinfusore (19%) e riscontrare problemi con il funzionamento del dispositivo (19%).
Soprattutto le ragazze tra i 6 e i 18 anni hanno segnalato delle problematiche associate alla vestibilità del dispositivo, considerazione che, però, è assai presente anche nei ragazzi tra 18 e < 26 anni d’età, nonostante la frequenza di interruzione della terapia risultasse inferiore in questo gruppo. Valutando tutte le età coinvolte nell’indagine, sono state più le ragazze che i ragazzi a interrompere la terapia CSII per non aver gradito il dispositivo o per essersi sentite ansiose (21).
Oltre le barriere all’uso della terapia CSII
Considerando il quadro che si è venuto fin qui a delineare, si profila come necessario lo sviluppo di interventi mirati e personalizzati che tengano conto delle problematiche emerse, siano esse legate al passaggio alla terapia CSII oppure a una sua interruzione, oltre all’età e all’esperienza terapeutica del paziente.
Per quanto riguarda le barriere e le problematiche associate alla vestibilità del dispositivo, come il fastidio di portare un dispositivo esterno su di sé, le preoccupazioni per l’immagine del proprio corpo e i disagi vissuti durante lo svolgimento di sport e di altre attività in cui la presenza del catetere emerge come uno dei problemi principali, un aiuto importante potrebbe arrivare dai microinfusori di insulina senza catetere.
A oggi sono disponibili diversi tipi di microinfusore di insulina (8,25).
I modelli si differenziano tra loro in quanto a gestione, materiali utilizzati, funzioni, design e integrazione con il Continuous Glucose Monitoring (CGM) (25).
Recentemente, hanno fatto il proprio ingresso sul mercato alcuni microinfusori di dimensioni più piccole e più discreti nell’uso: si tratta dei microinfusori senza catetere, o patch-pump, che devono il loro nome al fatto di aderire al corpo tramite un cerotto adesivo. Questi dispositivi sono stati sviluppati per rispondere alle esigenze e alle preferenze dei pazienti, in particolare per quanto riguarda il desiderio di poter contare su sistemi privi di un set di infusione visibile (25).
In generale, i microinfusori di insulina senza catetere sono più piccoli, più discreti, più semplici da utilizzare e spesso più convenienti in termini di costo rispetto ai microinfusori di insulina tradizionali.
Data l’eterogeneità che contraddistingue le patch-pump, è difficile fare un confronto tra i diversi modelli, che si differenziano principalmente per dimensioni, forma e tecnologia utilizzata (26).
La maggior parte dei microinfusori senza catetere presenta un controllo remoto aggiuntivo per controllare il microinfusore stesso; alcuni possono, però, essere utilizzati anche senza un sistema esterno di controllo, ossia il bolo di insulina può essere erogato al bisogno direttamente, grazie a un bottone presente sul microinfusore (26).
A confronto con i microinfusori tradizionali, le patch-pump sono contraddistinte da diversi vantaggi, pur presentando alcuni limiti.
Per quanto riguarda questi ultimi, figurano, per esempio (26):
– uno spreco di insulina quando la patch-pump deve essere sostituita e l’insulina rimanente non è stata utilizzata;
– il rischio di allergia al cerotto;
– il rischio di distacco precoce del cerotto dal sito di somministrazione;
– lo spreco di materiale plastico/metallo;
– il sito di infusione non visibile.
Invece, per quanto riguarda i vantaggi, si possono annoverare (26):
– dimensioni più piccole e dispositivi più leggeri rispetto ai microinfusori tradizionali;
– il fatto che non necessitano del catetere, che presentano meno problemi riguardo al set di infusione di insulina (IIS) (catetere/ago/tubo) e che l’ago non è visibile;
– il sistema IIS si trova all’interno del microinfusore oppure nella base della patch-pump;
– la riduzione del rischio di ostruzione da parte dell’insulina nel sistema IIS, in quanto l’insulina rimane a un livello di temperatura stabile all’interno della patch-pump;
– piena libertà di movimento;
– semplicità d’uso, gestione più facile, caratteristiche del design apprezzate dai pazienti;
– training semplificati, meno passaggi per iniziare la terapia CSII;
– diverse parti del corpo possono essere considerate per il posizionamento del microinfusore, così da garantire una maggiore discrezione e una corretta rotazione dei siti di applicazione;
– l’applicazione del dispositivo sul corpo è quasi indolore;
– molte patch-pump permettono un controllo della velocità di infusione dell’insulina da remoto (come diversi microinfusori tradizionali);
– in alcune patch-pump i calcolatori del bolo sono integrati nel dispositivo di controllo da remoto.
L’insieme delle peculiarità sin qui descritte rendono i microinfusori senza catetere una nuova opportunità per affrontare le numerose problematiche rilevate dai pazienti con DMT1, sia al momento del passaggio alla terapia CSII sia durante il mantenimento dell’aderenza terapeutica.
Come tutte le nuove generazioni di tecnologie, è richiesta una serie di accortezze e attenzioni (25):
– essere in grado di comprendere diversi profili basali, velocità basali variabili e le impostazioni delle quantità di bolo di insulina;
– garantire un livello di erogazione della basale e dei boli con elevata accuratezza;
– gestire più comodamente la terapia tramite la possibilità di erogare i boli direttamente dal microinfusore, indipendentemente dallo strumento di gestione del diabete;
– poter contare su un design modulare che consenta di disconnettere temporaneamente la micropump senza dover sostituire tutto il pod, evitando, così, inutili sprechi di insulina o di parti del microinfusore in plastica.

Fig. 1 - Il diabetes manager e la micropump.
Si è venuta, pertanto, a profilare la necessità di sviluppare un microinfusore di insulina senza catetere, non solo dalle dimensioni ridotte e discreto da portare con sé, ma che potesse rispondere anche a tali specifiche esigenze. La risposta è arrivata dall’evoluzione della generazione dei microinfusori senza catetere: Accu-Chek® Solo (Roche Diabetes Care GmbH), formato da una micropump senza catetere con controllo da remoto (Fig. 1) (25).
Patch-pump e MDI a confronto: lo stato dell’arte
Se diversi sono gli studi che hanno indagato e dimostrato nei pazienti con DMT1 i benefici ottenibili dalla terapia CSII rispetto alla MDI, lo stesso non si può ancora dire, a causa della scarsa numerosità delle evidenze scientifiche, per le patch-pump (9,26).
Da una ricerca in letteratura condotta su PubMed, risulta sin da subito evidente come sia esiguo il numero di studi clinici in cui sia stata affrontata in maniera opportuna tale questione. Se uno studio multicentrico, retrospettivo, si è proposto di valutare l’efficacia di una patch-pump in pazienti con diabete mellito di tipo 2 (DMT2) a paragone con la terapia MDI (27), sono tre gli studi che, a oggi, hanno considerato tale confronto nei pazienti con DMT1 (28-30).
In particolare, nello studio retrospettivo condotto da Danne T et al. (29), a partire dal German/Austrian Diabetes Patienten Verlaufsdokumentation registry, sono stati analizzati i dati di 2.529 pazienti con DMT1, afferenti a 263 centri, con età <20 anni, per valutare il controllo glicemico tra i pazienti che dalla MDI erano passati alla CSII utilizzando una patch-pump, rispetto a coloro che avevano mantenuto la MDI. I risultati ottenuti hanno evidenziato che, a un anno dallo switch, il controllo glicemico è stato migliore nel primo gruppo di pazienti (7,5% ± 0,03% vs 7,7% ± 0,02%), P < 0,001, senza, però, che venissero registrate differenze a 2 e a 3 anni. La dose giornaliera di insulina è risultata, inoltre, inferiore nel gruppo in terapia con la patch-pump (P < 0,001): 0,80 ± 0,01, 0,81 ± 0,01 e 0,85 ± 0,01 U/kg vs 0,89 ± 0,01, 0,94 ± 0,01 e 0,97 ± 0,01 U/kg (rispettivamente a 1, 2 e 3 anni, P < 0,001), mentre il valore del Body Mass Index (BMI) Standard Deviation Score (SDS) è aumentato in entrambi i gruppi considerati.
Recenti sono i risultati presentati nello studio multicentrico, retrospettivo, condotto da Mehta SN et al. su 156 pazienti con DMT1 che, provenendo dalla terapia MDI o dalla CSII (con microinfusore con catetere), hanno iniziato a utilizzare una patch-pump (30). L’uso del dispositivo senza catetere per 12 mesi è stato associato a un miglioramento generale significativo (considerando entrambi i gruppi di pazienti) in termini di A1C, pari a una riduzione del – 0,3% (95% CI da –0,5 a – 0,1%, P = 0,007), ovvero da 8,1% ± 1,5 a 7,8% ± 1,3%. In particolare, il gruppo di pazienti che dalla terapia MDI (n = 99) è passato alla patch-pump ha registrato una diminuzione significativa in termini di A1C del – 0,4% (da 8,2 ± 1,6 a 7,8 ± 1,2%, P = 0,009). Nonostante la variazione media sia risultata maggiore per questi pazienti, la differenza tra i due gruppi presi in esame non è significativa (P = 0,1). Infine, i miglioramenti dei valori di A1C sono stati ottenuti senza che si verificasse un aumento del peso corporeo dei pazienti (30).
Considerato il quadro emerso, nel prossimo futuro sarà necessario prevedere opportuni studi clinici attraverso cui stabilire confronti tra gruppi paralleli in terapia con CSII tradizionale, patch-pump senza catetere e penne insuliniche. Tali studi dovranno prefiggersi di indagare endpoint clinicamente rilevanti, considerando adeguati campioni in termini di numerosità e rappresentatività. Da tutto questo si potrebbe dare avvio a specifiche analisi economiche oltre che ai “Patient Reported Outcomes” (PROs). Quest’ultimi sono infatti uno strumento essenziale per poter comprendere sia il carico sia i benefici dei dispositivi oggetto di indagine, permettendo, al tempo stesso, di valutarne l’impatto nella vita quotidiana dei pazienti (26,30).
A tal proposito, sono stati proprio di recente presentati i primi risultati, a 6 mesi, dello studio clinico PRO Solo (Clinical Trial Registration Number: NCT03478969) durante il 56esimo Congresso dell’European Association for the Study of Diabetes (EASD) (31).
In questo studio multinazionale, multicentrico, controllato, randomizzato, a tre bracci, sono stati arruolati 181 pazienti con DMT1 (di cui, in seguito, per diversi motivi, si sono ritirati in 16), naïve alla terapia CSII, con l’obiettivo di analizzare l’effetto della micropump Accu-Chek® Solo sui PROs. I partecipanti hanno fatto ricorso alla micropump Accu-Chek® Solo (ACS) (n = 55), alla terapia MDI (n = 58) oppure al microinfusore Insulet Omnipod® (IO) (n = 52) per sei mesi, per poi proseguire con la micropump ACS per altri 3 mesi. L’endpoint primario era il Diabetes Technology Questionnaire (DTQ), somministrato al basale e a 3, 6 e 9 mesi, mentre gli endpoint secondari erano i valori di HbA1c e il Problem Areas in Diabetes (PAID-5) (31).
Per quanto riguarda i risultati a 6 mesi, la variazione media per i punteggi del DTQ è risultata rispettivamente pari a: 105,1 ± 20,2, 94,9 ± 11,8 e 107,5 ± 17,4 (gli score più alti riflettono PROs più positivi). I test gerarchici hanno riportato un aumento significativo dei PROs tra gli utilizzatori di ACS a confronto con quelli in terapia MDI (104,4 vs 94,5 ANCOVA, p < 0,01), mentre nessuna differenza è emersa tra i pazienti che hanno usato ACS e quelli che hanno fatto ricorso a IO (104,7 vs 108,7, p = 0,33). Allo stesso modo, i valori di HbA1c sono migliorati significativamente nel gruppo di pazienti in terapia con ACS rispetto al gruppo in MDI (–0,10% +0,25%, p = <0,01), differenza non emersa nel caso, invece, dei pazienti in terapia con IO (- 0,04% vs –0,02%, p = 0,90) (31).
I risultati del DTQ hanno evidenziato un miglioramento significativo, per tutti i parametri considerati, nei pazienti che hanno utilizzato la micropump rispetto ai pazienti in MDI. Nello specifico, è risultata elevata la fiducia riguardo all’assumere una corretta dose di insulina durante gli esercizi fisici, nei giorni di malattia o quando i pasti sono saltati o ritardati; mentre sono risultate ridotte la visibilità della malattia e l’interferenza nella vita quotidiana. Inoltre, sono diminuite le preoccupazioni in merito alla salute nel lungo termine e alla paura di andare incontro a ipoglicemie notturne. Infine, anche i punteggi PAID-5 hanno dimostrato un significativo miglioramento nei pazienti in terapia con ACS rispetto a quelli in terapia MDI (6,32 vs 7,62, p = 0,01), ma non nel caso del confronto con il gruppo che ha utilizzato il microinfusore IO (6,00 vs 6,05, p = 0,93) (31).
In conclusione, i pazienti che sono ricorsi alla micropump Accu-Chek® Solo hanno riscontrato un impatto significativamente positivo sia in termini di miglioramento costante per tutti i fattori psicosociali indagati sia in termini di HbA1c. Da questi risultati, si può, dunque, dedurre come la micropump Accu-Chek® Solo possa essere considerata una valida scelta terapeutica per i pazienti con DMT1 (31).
Tre casi clinici a confronto
Si riportano di seguito 3 casi clinici di pazienti con DMT1 in trattamento con Accu-Chek® Solo, rispettivamente due pazienti adulti e un paziente in età pediatrica.
Caso clinico n. 1
La paziente, una donna di 32 anni con diabete mellito di tipo 1 dal 2011 (Tab. I), ha un’anamnesi familiare positiva per infarto miocardico acuto (IMA) (nonno paterno), leucemia (nonna paterna) e neoplasia del capo (nonno materno). Il suo lavoro le richiede frequenti trasferte e partecipa regolarmente a diversi eventi sociali. Segue un’alimentazione normovariata, non fuma e nega l’assunzione di bevande alcoliche. All’anamnesi patologica recente, la paziente riferisce di essere in terapia insulinica basal-bolus e di ricorrere al Flash Glucose Monitoring (FGM) con applicazione per allarmi. Esegue correzioni con iniezioni supplementari di insulina ultrarapida in base ai valori o alle necessità legate ai pasti.
Alla prima valutazione, nel gennaio 2020, la paziente pesa 67,0 kg (BMI 24,3 kg/m²); la pressione arteriosa è 115/70 mmHg. L’obiettività cardio-toraco-addominale è nei limiti.
Per quanto riguarda la valutazione dei parametri metabolici, la glicemia a digiuno è pari a 200 mg/dL e l’emoglobina glicata (HbA1c) al 7,4%; il colesterolo LDL risulta pari a 105 mg/dL. La funzione renale ed epatica, gli elettroliti e il TSH sono nella norma. Riscontrata l’assenza di microalbuminuria. La terapia farmacologica consiste in insulina degludec 14 UI la sera, insulina faster aspart secondo conteggio carboidrati con rapporto insulina/carboidrati di 1/20 a colazione e pranzo e 1/15 a cena (fattore di sensibilità insulinica 70).
| Paziente 1 | Paziente 2 | Paziente 3 | |
|---|---|---|---|
| Età (anni) | 32 | 23 | 7 |
| Sesso | F | F | F |
| Durata del diabete (anni) | 9 | 13 | 3 |
| BMI | 24,3 | Nd | Nd |
| Fumatore | No | Nd | No |
| Complicanze del diabete | No | No | No |
| Trattamento nei mesi precedenti | |||
| MDI | |||
| MDI + CGM | X | ||
| MDI + FGM | X | X | |
| CSII | |||
| SAP combinata | |||
| SAP integrata | |||
BMI = body mass index; CGM = continuous glucose monitoring; CSII = infusione sottocutanea continua; FGM = flash glucose monitoring; MDI = iniezioni giornaliere multiple; Nd = non disponibile; SAP = sensor-augmented pump.
| Visita basale – Posizionamento Accu-Chek® Solo | Paziente 1 | Paziente 2 | Paziente 3 |
|---|---|---|---|
| HbA1c (%) | 7,6 | 7,0 | 7,7 |
| Glicemia media (mg/dL) | 178,0 | 156,0 | 173,0 |
| Episodi ipoglicemici (n) | Nd | 22 | 0 |
| TIR 70-180 mg/dL (%) | 46,0 | 55,0 | 58,0 |
| TAR > 180 mg/dL (%) | 47,0 | 21,0 | 42,0 |
| TBR < 70 mg/dL (%) | 7,0 | 4,0 | 0,0 |
| SD (mg/dL) | Nd | 82,0 | 65,0 |
| CV (%) | 42,4 | 53,2 | 59 |
| Tempo di utilizzo del CGM (%) | 79 | 97 | 100 |
CGM = continuous glucose monitoring; CV = coefficiente di variazione; HbA1c = emoglobina glicata; Nd = non disponibile; SD = standard deviation; TAR = time above range; TBR = time below range; TIR = time in range.
Si propone alla paziente di considerare il passaggio da terapia MDI a terapia CSII + Continuous Glucose Monitoring (CGM). Tenendo in considerazione la sua richiesta di poter contare su un dispositivo di facile portabilità e utilizzo, si procede con il posizionamento del microinfusore Accu-Chek® Solo dopo riscontro positivo e valutazione dei dati clinici (Tab. II).
Alla visita di controllo programmata dopo 4 mesi, si riscontra (Tab. III) un miglioramento del compenso glicemico (HbA1c da 7,6% a 6,9%), della variabilità glicemica (glicemia media da 178 a 152 mg/dL) e delle percentuali di tempo trascorso nei differenti range glicemici. Nello specifico, per il tempo nel range euglicemico 70-180 mg/dL (TIR), incremento dal 46% al 70%; il tempo in iperglicemia (TAR > 180 mg/dL) è diminuito dal 47% al 28%; infine, il tempo in ipoglicemia (TBR <70 mg/dL) si è ridotto dal 7% al 2%. Tra i parametri analizzati, si è, inoltre, osservato un aumento dell’utilizzo del CGM dal 79% al 100%. Il ricorso alla CSII ha permesso alla paziente di ottenere un’ottimizzazione del controllo glicemico e di aumentare l’aderenza alla terapia.
| Follow-up | Paziente 1
(120 giorni) |
Paziente 2
(60 giorni) |
Paziente 3
(180 giorni) |
|---|---|---|---|
| HbA1c (%) | 6,9 | 6,2 | 7,0 |
| Glicemia media (mg/dL) | 152,0 | 131 | 155,0 |
| Episodi ipoglicemici (n) | Nd | Nd | 0 |
| TIR 70-180 mg/dL (%) | 70 | 83,9 | 70,0 |
| TAR > 180 mg/dL (%) | 28,0 | 11,8 | 30,0 |
| TBR < 70 mg/dL (%) | 2,0 | 4,3 | 0,0 |
| SD (mg/dL) | Nd | 45,5 | 59,0 |
| CV (%) | 57,0 | 34,0 | 35,0 |
| Tempo di utilizzo del CGM (%) | 100,0 | 100,0 | 100,0 |
CGM = continuous glucose monitoring; CV = coefficiente di variazione; HbA1c = emoglobina glicata; Nd = non disponibile; SD = standard deviation; TAR = time above range; TBR = time below range; TIR = time in range.
Al follow-up, oltre a eseguire la valutazione clinica, viene somministrato alla paziente il questionario Continuous Subcutaneous Insulin Infusion-Related Quality of Life (CSII-QoL) Scale, per approfondire l’impatto della CSII sulla QoL (Tab. IV) (32). Alle 28 domande del questionario si deve rispondere attribuendo un valore compreso tra 0 e 4 (0 = fortemente in disaccordo; 1 = in disaccordo; 2 = né in disaccordo né in accordo; 3 = d’accordo; 4 = fortemente d’accordo). Dall’analisi dei fattori prevalenti (Tab. IV), in merito al Fattore 1 vantaggi/benefici, la paziente risulta “d’accordo” nel ritenere utile la terapia con microinfusore di insulina. Al contrario, emerge di essere “in disaccordo” sul fatto che la terapia con microinfusore comporti una serie di restrizioni sociali (Fattore 2), mentre si dimostra “né in disaccordo né in accordo” sull’Impatto del microinfusore sulla sfera psicologica (Fattore 3).
| 0 = fortemente in disaccordo
1 = in disaccordo 2 = né in disaccordo né in accordo 3 = d’accordo 4 = fortemente d’accordo |
|||
| Paziente 1 | Paziente 2 | Paziente 3 | |
|
1. La terapia con microinfusore è utile per controllare i livelli di glucosio nel sangue, in generale |
3 | 4 | 3 |
|
2. La terapia con microinfusore è utile per prevenire le ipoglicemie |
3 | 4 | 3 |
|
3. La terapia con microinfusore è utile per correggere le iperglicemie |
4 | 4 | 4 |
|
4. È semplice modificare la basale utilizzando la terapia con microinfusore |
4 | 4 | 4 |
|
5. È semplice modificare il quantitativo insulinico destinato al bolo pasto/snack utilizzando la terapia con microinfusore |
4 | 4 | 3 |
|
6. La terapia con microinfusore è un impegno finanziario rilevante (vista la non applicabilità alla realtà italiana, si dà la possibilità di omettere la risposta) |
3 | 3 | |
|
7. La terapia con microinfusore è una barriera nel contesto lavorativo, professionale o scolastico |
0 | 2 | 1 |
|
8. La terapia con microinfusore limita la possibilità di uscire |
0 | 2 | 1 |
|
9. La terapia con microinfusore limita le relazioni o le attività sociali |
1 | 2 | 1 |
|
10. La terapia con microinfusore limita le attività legate al tempo libero |
1 | 1 | 1 |
|
11. La terapia con microinfusore limita la scelta del mio abbigliamento |
3 | 2 | 3 |
|
12. La terapia con microinfusore limita la possibilità di fare esercizio fisico |
2 | 1 | 1 |
|
13. La terapia con microinfusore è difficile da impiegare |
1 | 1 | 1 |
|
14. Lo schermo del microinfusore (o del controller) è difficile da vedere |
1 | 3 | 1 |
|
15. Gli allarmi del microinfusore disturbano |
2 | 1 | 3 |
|
16. Risolvere un problema con il microinfusore richiede uno sforzo notevole |
2 | 1 | 2 |
|
17. La sostituzione del set infusionale (o della sola cannula) del microinfusore richiede uno sforzo notevole |
1 | 1 | 1 |
|
18. Indossare il microinfusore è scomodo |
2 | 2 | 2 |
|
19. Indossare il microinfusore è un peso a livello psicologico |
2 | 2 | 1 |
|
20. Indossare il microinfusore è fastidioso perché cattura l’attenzione delle persone |
3 | 3 | 2 |
|
21. L’irritazione della cute legata al cerotto è fastidiosa |
2 | 2 | 0 |
|
22. Il dolore legato all’inserimento della cannula è intollerabile |
1 | 2 | 1 |
|
23. Trovare un sito di infusione dove posizionare la cannula è un grande sforzo |
2 | 1 | 1 |
|
24. Ho paura dell’iperglicemia |
1 | 4 | 3 |
|
25. Durante il giorno ho paura dell’ipoglicemia |
3 | 3 | 3 |
|
26. Ho paura dell’ipoglicemia notturna |
4 | 4 | 4 |
|
27. Ho paura dell’ipoglicemia quando guido un mezzo a motore (automobile, motocicletta) |
3 | 4 | 4 |
|
28. In generale sono soddisfatto/a della terapia con microinfusore |
3 | 4 | 3 |
| Fattori prevalenti | Paziente 1 | Paziente 2 | Paziente 3 |
| Fattore 1
Vantaggi/Benefici (domande n.: 1-2-3-4-5-28) |
3,5 | 4,0 | 3,3 |
| Fattore 2
Restrizioni sociali (domande n.: 7-8-9-10-12-13-14-16-20) |
1,2 | 2,1 | 1,2 |
| Fattore 3
Impatto sulla sfera psicologica (domande n.: 17-18-19-21-22-23-24-25-26-27) |
2,1 | 1,7 | 2 |
Dalla seguente analisi sono state escluse le domande n. 6, 11 e 15.
La paziente ha, inoltre, acconsentito a compilare un secondo questionario, sviluppato ad hoc per recepire il livello di soddisfazione degli utilizzatori della micropump, con un focus sulla valutazione delle sue peculiarità (Tab. V).
|
1. Sulla seguente scala, valutare il proprio livello di soddisfazione per ciascuna delle caratteristiche sottoelencate 1 = molto insoddisfatto 2 = insoddisfatto 3 = né insoddisfatto né soddisfatto 4 = soddisfatto 5 = molto soddisfatto |
|||
| Paziente 1 | Paziente 2 | Paziente 3 | |
| Assenza di catetere | 5 | 5 | 5 |
| Removibilità della pump | 3 | 4 | 4 |
| Possibilità di erogare il bolo direttamente dalla pump | 5 | 5 | 5 |
| Visibilità del serbatoio | 4 | 4 | 4 |
| Calcolatore del bolo aperto | 5 | 3 | 4 |
| Personalizzazione avvisi/allarmi | 4 | 4 | 4 |
| Gestione della pump tramite Diabetes Manager (telecomando) | 3 | 4 | 5 |
| Possibilità di visualizzare i report direttamente sul Diabetes Manager (telecomando) | 4 | 4 | 5 |
| Presenza di video tutorial direttamente sul Diabetes Manager (telecomando) | 4 | 4 | 4 |
| Praticità del dispositivo di inserimento | 4 | 4 | 5 |
| Discrezione del dispositivo | 4 | 5 | |
|
2. Sulla seguente scala, indicare il livello di importanza che ciascuna delle caratteristiche sottoelencate riveste per sé 1 = estremamente irrilevante 2 = irrilevante 3 = né importante né non importante 4 = importante 5 = estremamente importante |
|||
| Paziente 1 | Paziente 2 | Paziente 3 | |
| Assenza di catetere | 4 | 5 | 5 |
| Removibilità della pump | 5 | 5 | 4 |
| Possibilità di erogare il bolo direttamente dalla pump | 5 | 5 | 5 |
| Visibilità del serbatoio | 5 | 4 | 4 |
| Calcolatore del bolo aperto | 5 | 4 | 5 |
| Personalizzazione avvisi/allarmi | 3 | 4 | 4 |
| Gestione della pump tramite Diabetes Manager (telecomando) | 4 | 4 | 4 |
| Possibilità di visualizzare i report direttamente sul Diabetes Manager (telecomando) | 4 | 4 | 4 |
| Presenza di video tutorial direttamente sul Diabetes Manager (telecomando) | 2 | 5 | 4 |
| Praticità del dispositivo di inserimento | 5 | 5 | 4 |
| Discrezione del dispositivo | 5 | 5 | 5 |
|
3. Sulla seguente scala, valutare la semplicità della procedura di posizionamento/uso della micropump Accu-Chek® Solo 1 = molto difficile 2 = difficile 3 = né difficile né facile 4 = facile 5 = molto facile |
|||
| Paziente 1 | Paziente 2 | Paziente 3 | |
| Riempimento del serbatoio | 3 | 5 | 4 |
| Inserimento della cannula | 5 | 5 | 4 |
| Posizionamento della base sul supporto | 4 | 4 | 4 |
| Erogazione del bolo direttamente dalla micropump | 5 | 4 | 4 |
| Erogazione del bolo utilizzando il Diabetes Manager (telecomando) | 5 | 5 | 4 |
|
4. Quanto si è d’accordo con le seguenti affermazioni? 1 = molto in disaccordo 2 = in disaccordo 3 = né in disaccordo né in accordo 4 = in accordo 5 = molto d’accordo |
|||
| Paziente 1 | Paziente 2 | Paziente 3 | |
| La possibilità di sostituire singolarmente le componenti mi garantisce un’elevata flessibilità | 5 | 5 | 4 |
| La possibilità di erogare un bolo direttamente dalla micropump mi dà sicurezza | 5 | 5 | 5 |
| La possibilità di rimuovere temporaneamente la base della micropump mi facilita nella quotidianità | 5 | 4 | 4 |
| Le dimensioni della micropump mi garantiscono massima discrezione | 3 | 4 | 4 |
| La micropump è semplice da usare | 5 | 5 | 4 |
| La facilità d’uso del sistema mi permette di pensare meno al diabete | 4 | 3 | 4 |
| L’uso della micropump mi ha dato significativi problemi | 4 | 2 | |
| Ho avuto problemi tecnici con la micropump | 4 | 2 | |
| Ho avuto problemi di bolle d’aria durante l’utilizzo della micropump | 5 | 2 | |
| In caso di problemi, il servizio di assistenza mi ha aiutato a risolverli | 5 | 5 | |
| Sono dovuto andare in Pronto Soccorso per problemi glicemici legati all’utilizzo della micropump | 1 | 2 | |
|
5. Durante questo primo periodo di utilizzo, quanto ci si ritiene soddisfatti del sistema? 1 = molto insoddisfatto 2 = insoddisfatto 3 = né insoddisfatto né soddisfatto 4 = soddisfatto 5 = molto soddisfatto |
|||
| Paziente 1 | Paziente 2 | Paziente 3 | |
| 4 | 5 | ||
|
6. Esprimere ciò che maggiormente si apprezza nell’uso della micropump Accu-Chek® Solo (domanda aperta) Paziente 1: Comodità della variazione temporale del bolo Paziente 2: Il fatto che non abbia il catetere, sia piccolo e discreto Paziente 3 |
|||
|
7. Esprimere ciò che meno si apprezza nell’uso della micropump Accu-Chek® Solo (domanda aperta) Paziente 1: Le bolle d’aria a volte non permettono la corretta erogazione Paziente 2: Che non sia collegato a un sensore in un sistema integrato Paziente 3 |
|||
|
8. È il primo microinfusore che si utilizza? S/N Paziente 1: S Paziente 2 Paziente 3: S |
|||
|
9. Se, al contrario, si era già in terapia con microinfusore, rispetto al precedente strumento, qual è il livello di soddisfazione vs il nuovo modello? 1 = molto insoddisfatto 2 = insoddisfatto 3 = né insoddisfatto né soddisfatto 4 = soddisfatto 5 = molto soddisfatto |
|||
|
10. Si consiglierebbe ad amici, parenti e/o conoscenti l’uso del sistema? S/N Paziente 1 Paziente 2: S. Ho preso il coraggio di prendere decisioni in autonomia e mi sono sentita di poter gestire il mio diabete (anche in quarantena) Paziente 3: S |
|||
|
11. Si è intenzionati a continuare l’uso del sistema? S/N Paziente 1: S Paziente 2: S Paziente 3: S |
|||
|
12. Se No, perché? |
|||
Dall’analisi dei risultati, la paziente risulta soddisfatta di Accu-Chek® Solo. In particolare, si considera “molto soddisfatta” in merito alle seguenti caratteristiche: assenza di catetere, possibilità di erogare il bolo direttamente dalla pump e calcolatore del bolo aperto. Caratteristiche considerate dalla stessa paziente come “importanti/estremamente importanti”. In merito alla semplicità della procedura di posizionamento/uso della micropump, ha riscontrato “molto facile” l’inserimento della cannula, l’erogazione del bolo direttamente dalla micropump e l’erogazione del bolo utilizzando il diabetes manager. Si è ritenuta “molto d’accordo” sul fatto che la possibilità di sostituire singolarmente le componenti garantisca un’elevata flessibilità, che la possibilità di erogare un bolo direttamente dalla micropump dia sensazione di sicurezza, che la possibilità di rimuovere temporaneamente la base della micropump faciliti la quotidianità e che la micropump sia semplice da usare. In particolare, ha apprezzato maggiormente la “comodità della variazione temporale del bolo”. Alla domanda se “si è intenzionati a continuare l’uso del sistema”, il riscontro è positivo.
In conclusione, la paziente si ritiene soddisfatta della terapia con microinfusore e, nello specifico, del dispositivo Accu-Chek® Solo, perché ha saputo rispondere alle sue esigenze permettendole, in particolare, di gestire meglio gli imprevisti.
Caso clinico n. 2
La paziente, una donna di 23 anni con diabete mellito di tipo 1 dal 2007 (Tab. I), ha un’anamnesi familiare negativa per patologie endocrino/metaboliche. Studentessa universitaria, segue uno stile di vita attivo e sane abitudini alimentari. Nulla di rilevante è da segnalare all’anamnesi fisiologica e la paziente non riferisce recenti patologie degne di nota. Dal 2014 al 2018 ricorre a terapia CSII (MiniMed Paradigm®Veo™), attualmente in terapia MDI e monitoraggio intermittente della glicemia (FreeStyle Libre).
Alla prima valutazione presso l’Ambulatorio dedicato alle Tecnologie per la Cura e la Gestione del Diabete nel novembre 2019, la paziente è in apparente buona salute. L’esame obiettivo generale è negativo. Per quanto riguarda la valutazione dei parametri metabolici, la glicemia è pari a 189 mg/dL e l’HbA1c al 7,5%. La creatinina è pari a 0,8 mg/dL; il valore di FT3 è 3,41 pg/mL, FT4 è 1,24 ng/dL e il TSH 2,98 μU/mL. In merito all’emocromo, nulla da rilevare. Infine, all’esame completo delle urine, il glucosio risulta pari a 100 mg/dL. La terapia farmacologica consiste in insulina degludec 23 UI la mattina e insulina lispro 5-6 UI a colazione, 6-7 UI a pranzo e 5-6 UI a cena.
Considerato il quadro clinico della paziente e a seguito della domanda se oggi fosse possibile disporre di dispositivi più piccoli, meno ingombranti, più discreti e, soprattutto, senza catetere, si discute della fattibilità di passare nuovamente alla CSII. La paziente decide di iniziare la terapia con Accu-Chek® Solo, dispositivo che risponde all’esigenza di non dovere utilizzare un microinfusore con catetere, uno dei principali motivi del precedente abbandono della terapia CSII, e che può meglio adattarsi al suo stile di vita attivo. Inoltre, attraverso il conteggio dei carboidrati (CHO counting), la paziente può adeguare i boli di insulina, ai pasti e non solo, e agire in tempo, correggendo i valori glicemici (attraverso la conta dei CHO e l’insulina) senza doversi preoccupare del posto in cui si trova. Si procede, dunque, al posizionamento del dispositivo dopo aver valutato i dati clinici (Tab. II).
Alla visita di controllo dopo 2 mesi, si osserva (Tab. III) un miglioramento del compenso glicemico (HbA1c dal 7,0% al 6,2%) e della variabilità glicemica [glicemia media da 156 mg/dL a 131 mg/dL; coefficiente di variazione (CV) da 53,2% a 34%]. Il parametro TIR 70-180 mg/dL passa dal 55% della visita basale all’83,9% del follow-up; il TAR > 180 mg/dL si riduce dal 21% all’11,8%, mentre il TBR < 70 mg/dL si presenta sostanzialmente invariato (4% vs 4,3%). La percentuale di utilizzo del CGM dal 97% raggiunge il 100%.
Al follow-up, viene, inoltre, somministrato alla paziente il questionario: Continuous Subcutaneous Insulin Infusion-Related Quality of Life (CSII-QoL) Scale (Tab. IV) (32). Dall’analisi dei fattori prevalenti (Tab. IV), la paziente si trova “fortemente d’accordo” sul fatto che la terapia con microinfusore apporti una serie di vantaggi/benefici (Fattore 1); la sua posizione si attesta sull’essere “né in disaccordo né in accordo” in merito al Fattore 2 relativo alle restrizioni sociali, mentre si trova “in disaccordo” sul fatto che il microinfusore impatti sulla sfera psicologica (Fattore 3).
La paziente ha deciso, inoltre, di compilare il secondo questionario dedicato alla soddisfazione degli utilizzatori (Tab. V). Dall’analisi delle risposte riportate, si riscontra un alto livello di soddisfazione nei confronti della micropump Accu-Chek® Solo. Nel dettaglio, la paziente si è ritenuta “molto soddisfatta” per l’assenza del catetere e per la possibilità di erogare il bolo direttamente dal dispositivo, fattori da lei ritenuti “estremamente importanti”. “Molto facile” è il giudizio riservato alla semplicità della procedura di riempimento del serbatoio, dell’inserimento della cannula e dell’erogazione del bolo, utilizzando il diabetes manager. La paziente si ritiene “molto d’accordo” sul fatto che la possibilità di sostituire singolarmente le componenti garantisca un’elevata flessibilità, che la possibilità di erogare un bolo direttamente dalla micropump dia sicurezza e che il dispositivo sia semplice da utilizzare.
Accu-Chek® Solo viene apprezzato in particolare per l’assenza del catetere, per le ridotte dimensioni e perché discreto. Inoltre, la paziente consiglierebbe ad amici, parenti e/o conoscenti l’uso del sistema, sottolineando come abbia “preso il coraggio di prendere decisioni in autonomia” e di essersi sentita “di poter gestire il proprio diabete anche in quarantena”. Alla domanda “se è intenzionata a continuare l’uso del sistema”, la risposta è positiva.
In generale, la paziente si ritiene soddisfatta della terapia con microinfusore (“fortemente d’accordo”) e, in particolare, “molto soddisfatta” della micropump Accu-Chek® Solo. Il suo utilizzo le ha permesso di poter contare su una terapia più agile e flessibile.
Caso clinico n. 3
La paziente è una bambina di 7 anni con DMT1 dal 2017 (Tab. I). Lo sviluppo fisico e psicologico si è svolto nella norma.
L’anamnesi patologica remota segnala bronchiti asmatiche ricorrenti, mentre, all’anamnesi recente, i genitori riferiscono un accesso in Pronto Soccorso nel mese di luglio 2017 per chetoacidosi diabetica. La paziente è in terapia insulinica e utilizza il CGM (Dexcom G6).
Alla presentazione, nell’ottobre 2019, l’esame obiettivo evidenzia buone condizioni generali.
Per raggiungere un migliore profilo glicometabolico, controllare “l’effetto alba” e venire incontro al desiderio della bambina di “non avere i fili sul corpo”, si propone la possibilità di ricorrere alla terapia CSII con microinfusore Accu-Chek® Solo. In seguito al riscontro positivo dei genitori e alla valutazione dei dati clinici (Tab. II), si procede con il posizionamento del microinfusore senza catetere.
Dopo 6 mesi di utilizzo, alla visita di controllo, si rileva un miglioramento nel controllo glicemico (HbA1c dal 7,7% al 7,0%) e nella variabilità glicemica (glicemia media da 173 mg/dL a 155 mg/dL; CV dal 59% al 35%). Il TIR 70-180 mg/dL aumenta dal 58% al 70%; il TAR > 180 mg/dL passa dal 42% al 30%; il TBR < 70 mg/dL rimane invariato. La percentuale di utilizzo del CGM si mantiene al 100%.
La paziente ha potuto beneficiare del passaggio alla terapia CSII, in particolare per quanto riguarda l’obiettivo di migliorare le iperglicemie notturne.
Al follow-up viene somministrato ai genitori della bambina il questionario Continuous Subcutaneous Insulin Infusion-Related Quality of Life (CSII-QoL) Scale (Tab. IV) (32). Dall’analisi dei fattori prevalenti (Tab. IV), emerge come i genitori siano “d’accordo” sul fatto che la terapia con microinfusore porti una serie di vantaggi/benefici (Fattore 1); si trovano, invece, “in disaccordo” sul Fattore 2 (ovvero che la terapia con microinfusore comporti una serie di restrizioni sociali), mentre si ritengono “né in disaccordo né in accordo” sul fatto che il microinfusore impatti sulla sfera psicologica (Fattore 3).
I genitori della paziente hanno, inoltre, acconsentito a compilare il secondo questionario (Tab. V). Alla domanda di valutare il livello di soddisfazione relativo alle caratteristiche della micropump, si riscontra un livello di soddisfazione elevato (“molto soddisfatto”) riguardante assenza di catetere, possibilità di erogare il bolo direttamente dalla micropump, gestione della pump tramite diabetes manager, possibilità di visualizzare i report direttamente sul diabetes manager, praticità del dispositivo di inserimento e discrezione. Caratteristiche queste considerate “importanti/estremamente importanti” dai genitori della paziente.
“Facili” sono ritenute tutte le procedure di posizionamento/uso di Accu-Chek® Solo: riempimento del serbatoio, inserimento della cannula, posizionamento della base sul supporto, erogazione del bolo direttamente dalla micropump ed erogazione del bolo utilizzando il diabetes manager.
Si considerano “molto d’accordo” sul fatto che la possibilità di erogare un bolo direttamente dalla micropump dia sicurezza e generalmente “d’accordo” sulle altre osservazioni, come il fatto che le dimensioni della micropump garantiscano massima discrezione, che la facilità d’uso del sistema permetta di pensare meno al diabete e che la possibilità di rimuovere temporaneamente la base della micropump faciliti la quotidianità.
Alla domanda se “si consiglierebbe ad amici, parenti e/o conoscenti l’uso della micropump” e se “si è intenzionati a continuare l’utilizzo del sistema”, il riscontro è sempre positivo.
In generale, i genitori attenti e collaboranti si ritengono soddisfatti della tecnologia, soprattutto per la possibilità di poter erogare un bolo in qualsiasi condizione, anche direttamente dal dispositivo. L’impatto sulla vita quotidiana è positivo, perché il microinfusore Accu-Chek® Solo ha permesso di azzerare quasi del tutto il “disagio sociale” legato al doversi allontanare dalle persone per poter eseguire una correzione.
Discussione
Nonostante sia in grado di riprodurre in maniera più fedele la secrezione di insulina fisiologica e renda possibili aggiustamenti della dose più accurati e precisi, apportando potenziali benefici ai pazienti, la terapia CSII è ancora troppo poco diffusa in Italia (8,10).
Questa rassegna si è, pertanto, posta l’obiettivo di ricercare, attraverso un’analisi attenta della più recente letteratura, da una parte le barriere che limiterebbero il passaggio alla terapia CSII e, dall’altra, le ragioni che indurrebbero alcuni pazienti con DMT1 ad abbandonare la terapia con microinfusore.
Per quanto riguarda la prima questione, le barriere più comuni sono risultate quelle associate ai costi, un risultato condiviso sia dai pazienti adulti con DMT1 che dagli stessi operatori sanitari (13,17).
In merito a questo risultato, si rende necessaria una puntualizzazione: gli studi presi in considerazione fanno riferimento al contesto sanitario degli USA. È ben noto, però, come vi siano considerevoli differenze in termini di costi della CSII tra le diverse nazioni (26).
In Italia, per esempio, i microinfusori di insulina (sia i modelli standard che le patch-pump) sono rimborsati dal Servizio Sanitario Nazionale (SSN) in tutte le Regioni (33).
Nel DMT1 e nel caso di diabete in gravidanza, è sempre prevista la prescrivibilità a carico del SSN. La Lettera Circolare del Ministero della Sanità del 19 aprile 1988, a cui si riferiscono le delibere regionali, prevede una serie di requisiti per i Servizi di Diabetologia che pongono indicazione di terapia con pompa. Essi dovrebbero mettere in campo il “diretto controllo”, facendosi carico dei pazienti tramite criteri di supervisione intensiva e garantendo un rapporto di consulenza 24 ore su 24. Questi requisiti si completano nelle delibere regionali, prevedendo che il Centro si contraddistingua per comprovata esperienza nella CSII e per il compito di educare il paziente dal punto di vista tecnico e terapeutico, oltre a verificarne il raggiungimento degli obiettivi terapeutici (33).
Un elemento, comunque, da tenere presente è quanto emerso da una revisione della letteratura, in cui sono stati esaminati 11 studi sul rapporto costo/efficacia della CSII a confronto con la MDI. Nei pazienti con DMT1 contraddistinti da scarso controllo metabolico e/o ipoglicemie frequenti e/o problematiche, la CSII risulterebbe cost-effective, grazie alla diminuzione dei valori di HbA1c e alla minore frequenza di episodi ipoglicemici (8,34).
Per esempio, nel caso della survey mirata a valutare la prospettiva degli operatori sanitari, tra le barriere riscontrate più frequentemente è risultata con il 42% l’indicazione “che i pazienti non capiscono che cosa fare con le informazioni o con le caratteristiche del sistema” (17).
A tal proposito, nel documento del gruppo di studio intersocietario AMD-SID-SIEDP “Tecnologia e Diabete”, tra le caratteristiche del “paziente ideale” è riportato come debba “essere in grado di apprendere l’uso e la gestione della pompa”. Ovviamente, nel caso del “paziente pediatrico ideale”, questa caratteristica si riflette sul ruolo della famiglia (o dell’adulto di riferimento), chiamata a garantire un supporto tecnico e pratico adeguato alla gestione della terapia con microinfusore (8).
È, pertanto, cruciale che venga prestabilito il giusto spazio all’apprendimento e alla formazione tecnica, affinché il paziente o familiare sia in grado di utilizzare al meglio il dispositivo e tutte le sue funzioni avanzate.
La possibilità di fornire un adeguato percorso di apprendimento potrebbe contribuire, nel contempo, a dissipare i pregiudizi nei confronti della terapia CSII, riscontrati in alcuni genitori di bambini con DMT1. Saper riconoscere eventuali comportamenti di resistenza, possibilmente individuabili attraverso metodiche standardizzate, potrebbe aiutare i professionisti sanitari a definire la migliore strategia da intraprendere (17), come anche una pianificazione di intervento che sappia includere dei momenti di formazione tecnica in cui, grazie all’apprendimento approfondito e alla valutazione dei potenziali benefici derivati dalla CSII, si possano eliminare eventuali pregiudizi (8).
In tutto questo, andrebbe anche tenuta a mente la necessità di verifiche periodiche di aggiornamento e di momenti di rinforzo educativo, con l’obiettivo di promuovere l’utilizzo del dispositivo e, nel caso, di poter intervenire precocemente qualora emergessero delle problematiche (8,17).
Una giusta attenzione si dovrà indirizzare anche alla sfera psicologica, un aspetto non secondario. È bene, infatti, che il paziente sia motivato, desideri raggiungere e mantenere nel tempo una buona gestione della malattia, dimostri stabilità emotiva nel percorso terapeutico, accetti lo strumento e abbia aspettative realistiche verso la terapia CSII (8).
La possibilità di mettere a punto anche dei percorsi di sostegno cadenzati, che aiutino i pazienti (o caregiver) ad affrontare le diverse fasi della terapia, potrebbe attivamente contribuire sia a ridurre le barriere al passaggio alla CSII, sia a diminuire i casi di abbandono della stessa.
Sicuramente, assai di frequente sono state riportate, dalle persone interpellate nelle diverse survey, le barriere associate alla vestibilità, come il fastidio di dover portare su di sé un dispositivo esterno e le preoccupazioni riguardo a come possa apparire il proprio corpo, oltre ai fastidi riscontrati durante sport e altre attività (in cui la presenza del catetere è uno dei problemi principali) (3,13,17,18,21).
Una risposta a queste problematiche è arrivata dai microinfusori di insulina senza catetere, le cosiddette patch-pump. A confronto con i microinfusori di insulina tradizionali, le patch-pump, più piccole come dimensioni e prive di catetere, sono state, per l’appunto, progettate con l’intento di rendere invisibile il set di infusione e, possibilmente, di contribuire ad aumentare l’aderenza alla terapia, potendo contare su un sistema discreto (25). Tra i differenti modelli oggi disponibili, è stato recentemente introdotto sul mercato un microinfusore senza catetere che, grazie alle sue caratteristiche di modularità e flessibilità, al controllo da remoto e alla possibilità di somministrazione del bolo direttamente dalla micropump, ha saputo racchiudere in sé i vantaggi sia dei microinfusori tradizionali di insulina, sia dei microinfusori senza catetere. Si tratta di Accu-Chek® Solo (Roche Diabetes Care GmbH), una micropump senza catetere (Fig. 1) (25).
Di recente, è stata valutata l’accuratezza nell’erogazione insulinica della micropump Accu-Chek® Solo (ACS) a confronto con le patch-pump A6 TouchCare® System (A6) e Omnipod® (OP), in accordo con lo standard internazionale IEC 60601-2-24. Per la maggior parte dei parametri analizzati, il dispositivo Accu-Chek® Solo è risultato più accurato, a differenza del microinfusore A6, rispetto al microinfusore OP. Nello specifico, riguardo all’erogazione dei 3 boli di volume diverso (0,2 U, 1 U e 10 U), l’accuratezza di ACS è risultata maggiore nel caso dei singoli boli di 0,2 U e 1,0 U (percentuale di singoli boli entro il ± 15% dal target: ACS = 88% e 99%, rispettivamente, vs A6 = 40% e 65%, rispettivamente, e vs OP = 57% e 77%, rispettivamente), mentre, nel caso del bolo da 10 U, non è stata riscontrata alcuna differenza tra i diversi modelli testati. Per quanto riguarda l’accuratezza della velocità di flusso di erogazione della basale, ACS in particolare ha dimostrato una somministrazione significativamente più accurata alla velocità di 1 U/h (percentuale finestra di 1 h entro il ± 15% dal target: ACS = 98% vs A6 = 60% e vs OP = 81%). I risultati tra i due modelli ACS e A6 sono risultati simili nel caso della velocità di 0,1 U/h (ACS = 51% vs A6 = 48%), ma, comunque, superiori a quelli del dispositivo OP (32%) (35).
La micropump di Accu-Chek® Solo (Fig. 2) è costituita da tre componenti principali (base del microinfusore, serbatoio e supporto della pompa), che permettono di offrire ai pazienti notevoli flessibilità e modularità del sistema. La base del microinfusore aderisce al corpo grazie a un cerotto adesivo e permette di fissare la cannula in posizione (disponibile in due lunghezze: da 6 mm o da 9 mm). In questo modo, il paziente può inserire facilmente o staccare la micropump (25).
Il sistema di inserzione è stato ideato per poter essere utilizzato semplicemente con una sola mano, così da rendere possibile un’inserzione autonoma. Tenendo, inoltre, conto delle sue ridotte dimensioni, il microinfusore può essere indossato applicandolo in diverse parti del corpo: nella regione addominale, sulla parte superiore del braccio e su quella esterna delle cosce, oltre che sui fianchi (25).
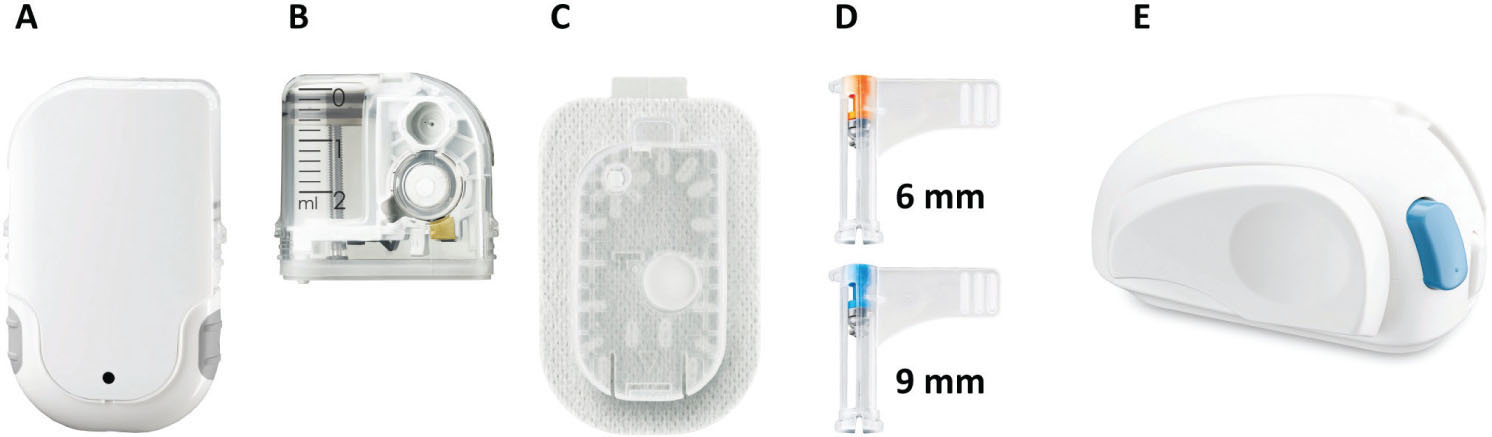
Fig. 2 - Le parti che costituiscono la micropump: (A) base del microinfusore, (B) serbatoio, (C) supporto della pompa, (D) cannula con involucro, (E) dispositivo di inserimento.
Questo dispositivo è, inoltre, contraddistinto dalla peculiarità che i suoi singoli componenti possono essere sostituiti indipendentemente, prevenendo, così, la produzione prematura di eventuali rifiuti in plastica, come accade, invece, nei sistemi di tipo non-modulare (25).
Rispetto a quest’ultimo punto, durante lo sviluppo di tali dispositivi si è tenuta in debita considerazione l’importanza della tutela dell’ambiente, cercando di mantenere l’utilizzo delle risorse così come la quantità di emissioni ai valori più bassi possibile (36).
A tal proposito, un recentissimo studio ha messo a confronto, da un punto di vista prettamente ecologico, la micropump Accu-Chek® Solo con due microinfusori senza catetere dal design non modulare (Omnipod e Omnipod DASH). A questo scopo, i tre dispositivi sono stati disassemblati e sottoposti a una serie di misurazioni e valutazioni; in particolare sono stati determinati per ciascun sistema: i volumi di rifiuti che si generano nel corso di un anno di utilizzo, la riciclabilità dei materiali e, infine, il potenziale di riscaldamento globale (Global Warming Potential, GWP) (36).
Per quanto riguarda l’ammontare di rifiuti a un anno di utilizzo, tenendo come riferimento lo scenario migliore possibile, ovvero quello in cui i singoli componenti sono usati come da manuale, è risultato che l’utilizzo della micropump Accu-Chek® Solo comporta una quantità di 5,5 kg di rifiuti rispetto ai 4,9 kg di Omnipod e ai 5,1 kg di Omnipod DASH. Lo studio ha, però, dimostrato come il design modulare di Accu-Chek® Solo favorisca la durata dei periodi di utilizzo dei singoli componenti e riduca il volume dei rifiuti dei prodotti su un periodo di osservazione più lungo (36).
Nel caso, invece, del fattore della riciclabilità dei materiali, Accu-Chek® Solo si contraddistingue per una quota di riciclaggio del 44,3% (2,44 kg) vs 14,6% (0,72 kg) di Omnipod e 16,0% (0,78 kg) di Omnipod DASH. Per quanto riguarda la valutazione del GWP, è emerso come Accu-Chek® Solo causi un livello inferiore di emissioni di CO₂-equivalente, pari a 13,6 kg all’anno a confronto dei 15,5 kg dei sistemi non modulari (12% in meno di emissioni). In conclusione, dallo studio esaminato è emerso come un sistema modulare di una micropump senza catetere possa essere considerato più valido da un punto di vista ecologico (36).
Il dispositivo Accu-Chek® Solo può essere, inoltre, utilizzato da diversi pazienti grazie al fatto che il serbatoio, trasparente per monitorare i livelli di insulina residua e per rilevare eventuali bolle d’aria durante il processo di riempimento, è adatto a ospitare quantità differenti di insulina (riempimento controllato sino a 200 U, con una durata fino a 4 giorni). Il serbatoio può portare anche solo 80 U di insulina, cosa utile per i pazienti che necessitano di piccole quantità giornaliere dell’ormone (25).
Il design del diabetes manager per il controllo in remoto, simile a uno smartphone, rende la gestione della terapia discreta e, al tempo stesso, intuitiva, anche quando ci si trova in pubblico (25).
Grazie al dispositivo diabetes manager ricaricabile, i comandi sul bolo e le impostazioni della velocità basale possono essere inviati direttamente alla micropump, così come quest’ultima può ricevere, viceversa, alcuni dati dal diabetes manager (per esempio, alcune informazioni sul livello del serbatoio o avvisi di allarme). Nel caso in cui il paziente non potesse ricorrere al diabetes manager, i boli di insulina possono essere somministrati direttamente e in maniera semplice tramite i pulsanti presenti ai lati dalla micropump (25).
Il diabetes manager dispone, inoltre, di un glucometro integrato (che richiede l’uso delle strisce reattive Accu-Chek Aviva/Performa), che è dotato della funzione di bolus advisor (Calcolatore del bolo) Accu-Chek. Inoltre, tutte le rilevazioni effettuate dal dispositivo possono essere condivise con il proprio team diabetologico per essere analizzate e interpretate, connettendo il diabetes manager al PC grazie al software Accu-Chek Smart Pix software (25).
Per la formazione e l’apprendimento è disponibile una piattaforma online, la Accu-Chek® Academy, uno spazio virtuale che può aiutare il paziente a trovare in modo veloce le risposte di cui ha bisogno (25).
Se l’insieme di queste caratteristiche ha saputo rispondere alle esigenze specifiche dei pazienti con DMT1, al tempo stesso Accu-Chek® Solo permette di ottenere un migliore controllo dei livelli glicemici, una riduzione della variabilità glicemica e un impatto positivo sulla QoL. Questo è quanto emerso dall’analisi dei tre casi clinici precedentemente discussi. Pur consapevoli dei limiti metodologici della seguente analisi e della necessità di dover considerare una casistica più ampia nel prossimo futuro, si è potuto riscontrare un trend univoco per quanto riguarda l’impatto del sistema su HbA1c, variabilità glicemica, TIR, TAR e TBR dopo circa 4 mesi di utilizzo.
In particolare, i tre casi clinici analizzati in modo aggregato hanno evidenziato una riduzione dei valori di HbA1c e della variabilità glicemica (glicemia media, SD e CV) e un miglioramento del TIR, con conseguente riduzione di TAR e TBR (Tab. VI).
| Delta basale – Prima visita | Paziente 1 | Paziente 2 | Paziente 3 |
|---|---|---|---|
| HbA1c (%) | –0,7 | –0,8 | –0,7 |
| Glicemia media (mg/dL) | –26 | –25 | –18 |
| Episodi ipoglicemici (n) | 0 | ||
| TIR 70-180 mg/dL (%) | 24,0 | 28,9 | 12,0 |
| TAR > 180 mg/dL (%) | –19,0 | –9,2 | –12,0 |
| TBR < 70 mg/dL (%) | –5,0 | 0,3 | 0,0 |
| SD (mg/dL) | –36,5 | –6,0 | |
| CV (%) | 14,6 | –19,2 | –24,0 |
| Tempo di utilizzo del CGM (%) | 21,0 | 3,0 | 0,0 |
CGM = continuous glucose monitoring; CV = coefficiente di variazione; HbA1c = emoglobina glicata; SD = standard deviation; TAR = time above range; TBR = time below range; TIR = time in range.
Di particolare interesse si sono anche rivelati i dati riguardo all’impatto della CSII sulla QoL, in quanto l’analisi dei questionari ha mostrato dei risultati positivi per i 3 cluster e in linea con le aspettative (Tab. IV):
• Fattore 1 “Benefici/Vantaggi”: d’accordo-fortemente d’accordo-d’accordo;
• Fattore 2 “Restrizioni sociali”: in disaccordo-neutrale-in disaccordo;
• Fattore 3 “Impatto sulla sfera psicologica”: neutrale-in disaccordo-neutrale.
Riscontri altrettanto positivi sono emersi dal secondo questionario, somministrato per recepire il livello di soddisfazione degli utilizzatori riguardo all’uso della micropump (Tab. V).
“Molto soddisfatti” si ritengono, in particolare, i tre pazienti rispetto all’assenza di catetere e alla possibilità di erogare il bolo direttamente dalla pump. Le procedure di posizionamento del dispositivo sono considerate semplici e, tra le caratteristiche maggiormente apprezzate si annoverano, la comodità della variazione temporale del bolo, l’assenza del catetere e che il dispositivo sia piccolo e discreto.
I pazienti hanno, infine, riportato di ritenersi generalmente “soddisfatti/molto soddisfatti” del sistema e di essere intenzionati all’unanimità a continuare l’utilizzo di Accu-Chek® Solo.
In conclusione, è auspicabile che sempre più si tengano in considerazione le differenti motivazioni che sono alla base di una ridotta diffusione della CSII in Italia, per poter invertire questa tendenza.
Data la complessità del quadro analizzato, sarà necessario intraprendere una serie di strategie tra loro complementari, che sappiano tenere conto delle numerose sfaccettature di natura psicologica e sociale coinvolte.
Il team curante, multidisciplinare, esperto nella CSII, sarà chiamato in prima persona a farsi carico di selezionare attentamente e guidare passo per passo il paziente, durante il passaggio alla terapia CSII e nel mantenimento dell’aderenza terapeutica, sia da un punto di vista formativo che di supporto psicologico/motivazionale.
Parallelamente, si potrà contare anche sulla disponibilità di una nuova generazione di microinfusori di insulina senza catetere, rappresentata da Accu-Chek® Solo, che, oltre all’accuratezza del sistema e a un design pensato su misura per il paziente, permetterebbe di ottenere diversi benefici in termini di gestione clinica della patologia.
Dall’analisi e dal superamento degli elementi limitanti sin qui discussi, è probabile che si potrà assistere a una graduale diminuzione delle barriere all’uso della terapia CSII e a una riduzione del drop-out tra i pazienti con DMT1 in terapia con microinfusori di insulina.
Acknowledgements
Editorial support was provided by Health Publishing & Services Srl funded by Roche Diabetes Care, Roche Italia.
Click here to access a portal dedicated to Healthcare Professional with the latest information, medical education resources and customized services on diabetes.
Disclosures
Conflict of interest: KE reports personal fees, outside the submitted work, from: Abbott, Lifescan, Theras, Novo Nordisk, Astrazeneca, Sanofi, Mundipharma, Eli Lilly and Bruno. AMB reports personal fees from Roche Diabetes Care, outside the submitted work. FC has nothing to disclose. MD has nothing to disclose. CM reports personal fees from Roche Diabetes Care Italy, non-financial support from Eli Lilly, non-financial support from Movi, outside the submitted work. CN has nothing to disclose. MP reports personal fees from Roche, from Abbott and Lifescan, outside the submitted work. EB reports personal fees from Abbott Diabetes Care, from Medtronic, from Roche Diabetes Care, outside the submitted work.
Financial support: This research received no specific grant from any funding agency in the public, commercial, or not-for-profit sectors.
Bibliografia
- 1. Associazione Medici Diabetologi (AMD) – Società Italiana di Diabetologia (SID). Standard italiani per la cura del diabete mellito. 2018. Online (Accessed March 17, 2021).
- 2. Addendum. 9. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes-2020. Diabetes Care. 2020;43(Suppl.1):S98-S110 – August 01, 2020. CrossRef PubMed
- 3. Commissariat PV, Boyle CT, Miller KM, et al. Insulin Pump Use in Young Children with Type 1 Diabetes: Sociodemographic Factors and Parent-Reported Barriers. Diabetes Technol Ther. 2017;19(6):363-369. CrossRef PubMed
- 4. Jeitler K, Horvath K, Berghold A, et al. Continuous subcutaneous insulin infusion versus multiple daily insulin injections in patients with diabetes mellitus: systematic review and meta-analysis. Diabetologia. 2008;51(6):941-951. CrossRef PubMed
- 5. Blackman SM, Raghinaru D, Adi S, et al. Insulin pump use in young children in the T1D Exchange clinic registry is associated with lower hemoglobin A1c levels than injection therapy. Pediatr Diabetes. 2014;15(8):564-572. CrossRef PubMed
- 6. Johnson SR, Cooper MN, Jones TW, Davis EA. Long-term outcome of insulin pump therapy in children with type 1 diabetes assessed in a large population-based case-control study. Diabetologia. 2013;56(11):2392-2400. CrossRef PubMed
- 7. Pozzilli P, Battelino T, Danne T, Hovorka R, Jarosz-Chobot P, Renard E. Continuous subcutaneous insulin infusion in diabetes: patient populations, safety, efficacy, and pharmacoeconomics. Diabetes Metab Res Rev. 2016;32(1):21-39. CrossRef PubMed
- 8. Documento del Gruppo di Studio Intersocietario AMD-SID-SIEDP “Tecnologia e Diabete”. 2019. Online (Accessed March 17, 2021).
- 9. American Diabetes Association. Continuous subcutaneous insulin infusion. Diabetes Care. 2004;27(suppl 1):S110. CrossRef PubMed
- 10. Bonora E, Sesti G. Società Italiana di Diabetologia. Il diabete in Italia. Bononia University Press; 2016. Online (Accessed March 17, 2021).
- 11. Manicardi V, Adinolfi V, Aricò N et al. Annali AMD 2020. Diabete di tipo 1. 2020. Online (Accessed March 17, 2021).
- 12. Renard E. Insulin pump use in Europe. Diabetes Technol Ther. 2010;12(S1)(suppl 1):S29-S32. CrossRef PubMed
- 13. Tanenbaum ML, Hanes SJ, Miller KM, Naranjo D, Bensen R, Hood KK. Diabetes Device Use in Adults With Type 1 Diabetes: Barriers to Uptake and Potential Intervention Targets. Diabetes Care. 2017;40(2):181-187. CrossRef PubMed
- 14. Ronsin O, Jannot-Lamotte MF, Vague P, Lassman-Vague V. Factors related to CSII compliance. Diabetes Metab. 2005;31(1):90-95. CrossRef PubMed
- 15. Cortina S, Repaske DR, Hood KK. Sociodemographic and psychosocial factors associated with continuous subcutaneous insulin infusion in adolescents with type 1 diabetes. Pediatr Diabetes. 2010;11(5):337-344. CrossRef PubMed
- 16. de Vries L, Grushka Y, Lebenthal Y, Shalitin S, Phillip M. Factors associated with increased risk of insulin pump discontinuation in pediatric patients with type 1 diabetes. Pediatr Diabetes. 2011;12(5):506-512. CrossRef PubMed
- 17. Tanenbaum ML, Adams RN, Hanes SJ, et al. Optimal Use of Diabetes Devices: Clinician Perspectives on Barriers and Adherence to Device Use. J Diabetes Sci Technol. 2017;11(3):484-492. CrossRef PubMed
- 18. Seereiner S, Neeser K, Weber C, et al. Attitudes towards insulin pump therapy among adolescents and young people. Diabetes Technol Ther. 2010;12(1):89-94. CrossRef PubMed
- 19. Sullivan-Bolyai S, Knafl K, Tamborlane W, Grey M. Parents’ reflections on managing their children’s diabetes with insulin pumps. J Nurs Scholarsh. 2004;36(4):316-323. CrossRef PubMed
- 20. Lombardo F, Scaramuzza AE, Iafusco D. Failure of glycated hemoglobin drop after continuous subcutaneous insulin infusion initiation may indicate patients who discontinue: a 4-year follow-up study in children and adolescents with type 1 diabetes. Acta Diabetol. 2012;49(S1)(suppl 1):S99-S105. CrossRef PubMed
- 21. Wong JC, Boyle C, DiMeglio LA, et al; T1D Exchange Clinic Network. Evaluation of Pump Discontinuation and Associated Factors in the T1D Exchange Clinic Registry. J Diabetes Sci Technol. 2017;11(2):224-232. CrossRef PubMed
- 22. Hofer SE, Heidtmann B, Raile K, et al; DPV-Science-Initiative and the German working group for insulin pump treatment in pediatric patients. Discontinuation of insulin pump treatment in children, adolescents, and young adults. A multicenter analysis based on the DPV database in Germany and Austria. Pediatr Diabetes. 2010;11(2):116-121. CrossRef PubMed
- 23. Wong JC, Dolan LM, Yang TT, Hood KK. Insulin pump use and glycemic control in adolescents with type 1 diabetes: predictors of change in method of insulin delivery across two years. Pediatr Diabetes. 2015;16(8):592-599. CrossRef PubMed
- 24. Wood JR, Moreland EC, Volkening LK, Svoren BM, Butler DA, Laffel LM. Durability of insulin pump use in pediatric patients with type 1 diabetes. Diabetes Care. 2006;29(11):2355-2360. CrossRef PubMed
- 25. Ulbrich S, Waldenmaier D, Haug C, Freckmann G, Rendschmidt T, Künsting T. Concept and Implementation of a Novel Patch Pump for Insulin Delivery. J Diabetes Sci Technol. 2020;14(2):324-327. CrossRef PubMed
- 26. Heinemann L, Waldenmaier D, Kulzer B, Ziegler R, Ginsberg B, Freckmann G. Patch Pumps: Are They All the Same? J Diabetes Sci Technol. 2019;13(1):34-40. CrossRef PubMed
- 27. Layne JE, Parkin CG, Zisser H. Efficacy of a tubeless patch pump in patients with type 2 diabetes previously treated with multiple daily injections. J Diabetes Sci Technol. 2017;11(1):178-179. CrossRef PubMed
- 28. Layne JE, Parkin CG, Zisser H. Efficacy of the OmniPod insulin management system on glycemic control in patients with type 1 diabetes previously treated with multiple daily injections or continuous subcutaneous insulin infusion. J Diabetes Sci Technol. 2016;10(5):1130-1135. CrossRef PubMed
- 29. Danne T, Schwandt A, Biester T, et al; DPV Initiative. Long-term study of tubeless insulin pump therapy compared to multiple daily injections in youth with type 1 diabetes: data from the German/Austrian DPV registry. Pediatr Diabetes. 2018;19(5):979-984. CrossRef PubMed
- 30. Mehta SN, Tinsley LJ, Kruger D, et al. Improved Glycemic Control Following Transition to Tubeless Insulin Pump Therapy in Adults With Type 1 Diabetes. Clin Diabetes. 2021;39(1):72-79. CrossRef PubMed
- 31. Mader Jk, Oliver N, Vesper I, et al. First results from PRO Solo: patient reported outcomes from a clinical trial comparing a new patch pump with MDI and an established patch pump. EASD, Abstract # 708. Online (Bergh). 2020. Accessed May 9, 2021.
- 32. Sakane N, Murata T, Tone A, et al. Development and Validation of the Continuous Subcutaneous Insulin Infusion-Related Quality-of-Life (CSII-QOL) Scale. Diabetes Technol Ther. 2020;22(3):216-221. CrossRef PubMed
- 33. SID. Indagine della società italiana di diabetologia (SID) sulle differenze regionali nell’accesso a farmaci, presidi e servizi per la persona con diabete. Online (Bergh). 2019. Accessed March 17, 2021.
- 34. Roze S, Duteil E, De Brouwer BF, de Portu S. Health-economic analysis of the use of Sensor-Augmented Pump (Sap) Therapy In The Netherlands Compared to Insulin Pump Therapy Alone (CSII), In Type 1 Diabetic Patients. Value Health. 2015;18(7):A360-A361. CrossRef
- 35. Ziegler R, Oliver N, Waldenmaier D, Mende J, Haug C, Freckmann G. Evaluation of the accuracy of current tubeless pumps for continuous subcutaneous insulin infusion. Diabetes Technol Ther. 2020;dia.2020.0525. CrossRef PubMed
- 36. Winkelkötter J, Reitz T. Analysis of the Waste Volume and CO2-Equivalent Caused by the Use of Selected Patch Pumps. J Diabetes Sci Technol. 2021. CrossRef PubMed